بخش ایمونولوژی مسئول تست های آزمایشگاهی و مشاوره بالینی در چندین زمینه گسترده از جمله ارزیابی بیماری های خودایمنی، نقص های ایمنی، اختلالات ایمنی تکثیر کننده و آلرژی و همچنین مسئولیت برخی از جنبه های سرولوژی بیماری های عفونی است. ایمونولوژی همچنین به خصوصیات فیزیکی، شیمیایی و فیزیولوژیکی اجزای سیستم ایمنی در شرایط آزمایشگاهی می پردازد.
ایـمـونـولـوژی چیست ؟
ایمونولوژی شاخه ای از زیست شناسی است که با مطالعه سیستم ایمنی، اجزای سیستم ایمنی، فرآیندهای بیولوژیکی آن، عملکرد فیزیولوژیکی سیستم ایمنی، انواع، اختلالات آن و بسیاری موارد دیگر مرتبط است.
ایمونولوژی با عملکرد فیزیولوژیکی سیستم ایمنی در شرایط سلامت و بیماری و همچنین عملکرد نادرست سیستم ایمنی در اختلالات ایمنی مانند آلرژی ها، حساسیت های مفرط، نقص ایمنی، رد پیوند و اختلالات خود ایمنی سروکار دارد.
سیستم ایمنی به عنوان سیستم دفاعی بدن با محافظت از سلولها، بافتها و اندامهای بدن در برابر عفونتهای مهاجم از طریق خطوط مختلف دفاعی عمل میکند. به طور کلی، سیستم ایمنی با شناسایی و از بین بردن آنتی ژن های خارجی از جمله میکروارگانیسم های مضر و سایر میکروب های بیماری زا عمل می کند.
تحت شرایط خاصی، زمانی که سیستم ایمنی بدن ما ضعیف است یا از کار می افتد، این امر منجر به بیماری های عفونی مختلفی مانند تب و آنفولانزا می شود و همچنین ممکن است منجر به بیماری های وحشتناکی مانند سرطان ایدز و غیره شود.
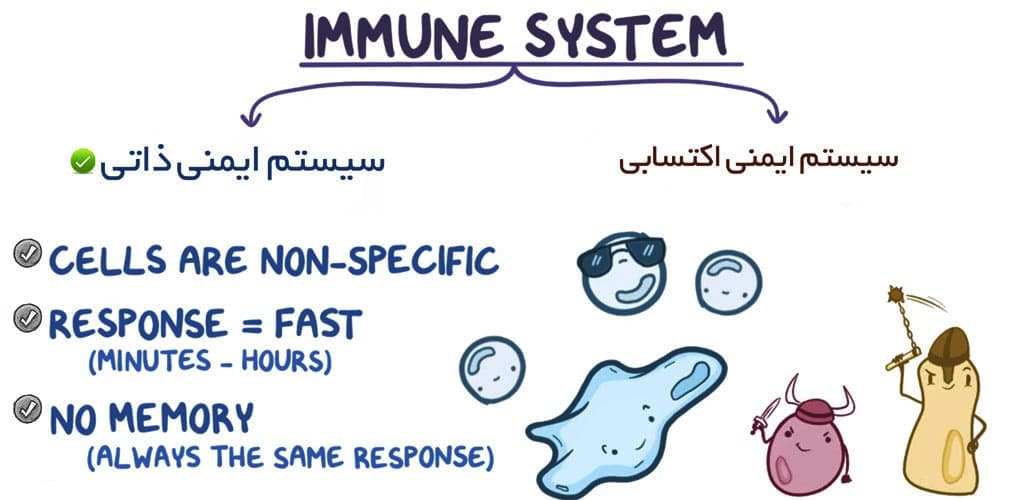
انواع سیستم ایمنی بدن
ما انسان ها دو نوع سیستم ایمنی داریم و بر اساس وجود یا نبودن آنها در زمان تولد طبقه بندی می شویم.
سیستم ایمنی تطبیقی
سیستم ایمنی ذاتی
سیستم ایمنی بدن با میکروب ها مبارزه می کند و از ورود آنها به داخل بدن جلوگیری می کند.
سیستم ایمنی ذاتی از سلول ها و پروتئین هایی تشکیل شده است که همیشه وجود دارند و آماده مبارزه با میکروب ها در ناحیه عفونت هستند. سیستم ایمنی ذاتی از زمان تولد ما وجود دارد.
عناصر اصلی سیستم ایمنی ذاتی عبارتند از:
سلول های دندریتیک
لکوسیت های فاگوسیتیک
سلول کشنده طبیعی (NK)
موانع فیزیکی اپیتلیال
پروتئین های پلاسما در گردش
سیستم ایمنی تطبیقی
سیستم ایمنی تطبیقی برای مبارزه با پاتوژن هایی که توسط دفاع های ایمنی ذاتی قابل کنترل نیستند، مورد نیاز است. از آن به عنوان سیستم ایمنی اکتسابی نیز یاد می شود زیرا در طول زندگی به دست می آید. آنها مختص نوع پاتوژنی هستند که به بدن حمله می کنند.
همه اجزای سیستم ایمنی تطبیقی عموماً غیرفعال هستند، اما هنگامی که فعال می شوند، این اجزا با تکثیر و ایجاد مکانیسمی قوی برای از بین بردن میکروب ها، با حضور همه عوامل عفونی سازگار می شوند.
دو نوع پاسخ تطبیقی عبارتند از: ایمنی هومورال تعدیل شده توسط آنتی بادی هایی که توسط لنفوسیت های B ایجاد می شوند و ایمنی با واسطه سلولی که توسط لنفوسیت های T تعدیل می شود.
ایمونولوژی و بیماری ها
بیماری های ایمونولوژیک به دلیل نقص در سیستم ایمنی ایجاد می شوند. سیستم ایمنی ممکن است بیش فعال شود تا آنتی بادی ها و سایر مواد شیمیایی آزاد شود. این منجر به آلرژی و آنافیلاکسی می شود. گاهی اوقات سیستم ایمنی نمی تواند سلول های خود را از سلول های بدون خود متمایز کند و در نتیجه بیماری های خود ایمنی ایجاد می شود. در این شرایط، سیستم ایمنی به چالش کشیده می شود و پاسخ هایی را برمی انگیزد که به جای محافظت به سلول ها و بافت ها آسیب می زند. همه بیماریهای نقص ایمنی خطر ابتلا به تومورها و عفونتها را افزایش میدهند و ناشی از سوء تغذیه، سرکوبکنندههای ایمنی، جهشهای ژنی و ویروسهایی مانند HIV هستند.
علائم اختلال عملکرد سیستم ایمنی
اختلالات روده.
عفونت های انگلی
رشد بیش از حد کاندیدا
آلرژی و آسم.
سرماخوردگی و آنفولانزای مکرر.
اختلالات خود ایمنی.
مفاصل و عضلات دردناک.
شیوع تبخال (سرماخوردگی).
HPV و اسمیر غیر طبیعی PAP.
رینیت یا آبریزش دائمی بینی.
پسوریازیس، اگزما، کهیر یا بثورات.
تکنیک های ایمونولوژی
این یک روش تجربی برای مطالعه ساختار و عملکرد سیستم ایمنی است. تکنیک های مختلفی وجود دارد که شامل:
الایزا.
ELISPOT.
جداسازی سلول های ایمنی
ایمونوهیستو شیمی.
تولید آنتی بادی.
ایمونو بلات و رسوب.
جداسازی و خالص سازی آنتی بادی ها.
کاربردهای ایمونولوژی
ایمونولوژی به طور گسترده ای در رشته های متعددی از جمله پزشکی، در زمینه های پیوند اعضا، باکتری شناسی، انکولوژی، ویروس شناسی، انگل شناسی، بیماری های روماتیسمی، اختلالات روانپزشکی و پوست استفاده می شود. ایمونولوژی پیوند عمدتاً با فرآیند پیوند از اهداکننده به گیرنده سروکار دارد، به طوری که بدن گیرنده عضو را پس نزند.
گروه ایمونولوژی طیف وسیعی از بیماریها را مطالعه میکنند که با مکانیسمهای تنظیمی مولکولی، سلولی و ژنتیکی مرتبط هستند که پاسخهای ایمنی مرتبط با آنها را دیکته میکنند. این بخش یک رویکرد بسیار تعاملی را به علوم پایه پرورش می دهد که دانش ایجاد می کند و کشف درمان های جدید و تست های تشخیصی را برای بیماران مبتلا به مشکلات خاص بیماری، مانند:
آلرژی———بیماری های خود ایمنی——- سرطان ———-التهاب مزمن ——— عفونت ها ——— پیوند بافت —— تست آلرژن
آزمایشگاه آلبرت برای هر دو تست IgE و IgG به مکمل کامل آلرژن های بالقوه، اعم از مواد غذایی، محیطی، و یا غیره ارائه می دهد. از روش های پیشرفته استفاده میشود. آزمایش “پانل” فردی آلرژن ها متناسب با مناطق جغرافیایی خاص و/یا جمعیت بیماران میتواند توسط پزشکان درخواست شود.
اختلالات سیستم ایمنی، خود ایمنی و نقص ایمنی
ارزیابی و پیگیری بهینه بیماران مبتلا به اختلالات ایمونوپرولیفراتیو، از جمله دیسکرازی سلول های پلاسما از جمله ارزیابی کامل کرایوگلوبولین است. آزمایشگاه آلبرت همچنین بر روی ارائه تستهای مقرونبهصرفه برای روماتولوژی و سایر شرایط خودایمنی تمرکز دارد.
سوالات متداول در مورد ایمونولوژی
الایزا چیست؟
روش ایمونوسوربنت مرتبط با آنزیم به نام الایزا شناخته می شود. از آنتی بادی ها برای تشخیص وجود پروتئین های خاص در نمونه استفاده می کند. الایزا به عنوان یک ابزار تشخیصی استفاده می شود.
تب یونجه چیست؟
تب یونجه واکنش آلرژیک به برخی آلرژن های محیطی مانند گرده ها، کنه های گرد و غبار و خز است.
رد پیوند چیست؟
رد پیوند پاسخ ایمنی است که در بدن گیرنده اتفاق می افتد و به عضو اهدایی حمله می کند و آن را از بین می برد..
سازگاری بافتی چیست؟
سازگاری بافتی ویژگی داشتن آلل های مشابه در مجتمع اصلی سازگاری بافتی [MHC] است. برای پیوند اعضا لازم است.
آیا تیموس در بزرگسالان وجود دارد؟
تیموس تا سن بلوغ فعال است و پس از آن به آرامی تحلیل میرود و با بافتهای چربی جایگزین میشود.
تست های بخش ایمونولوژی
| - | نام تست | ویژگی های نمونه | نحوه انجام آزمایش | اطلاعات تکمیلی |
|---|---|---|---|---|
| ANCA | متد:IFT حجم نمونه خون:0.5ml Serum | نیاز به امادگی خاصی نمی باشد | ANCA، گروهی از آنتی بادی هایی است که وقتی سیستم ایمنی فرد به اشتباه پروتئین های نوتروفیل خود را مورد هدف و حمله قرار می دهد، تولید می شوند. دو تا از رایج ترین پروتئین های، میلوپراکسیداز (MPO) و پروتئیناز ۳(PR3) هستند. این کار باعث تولید آنتی بادی های MPO و/ یا PR3 می شود. آزمایش خون ANCA، وجود یا عدم وجود این اتوآنتی بادی ها را با بررسی اسلاید در زیر میکروسکوپ فلورسانس تشخیص می دهد. ANCA ممکن است در انواع اختلالات خود ایمنی که باعث التهاب و آسیب به عروق خونی در سراسر بدن (واسکولیت سیستمیک) می شود، وجود داشته باشد. | |
| Parvovirus(B19)Ab (IgG) | ظروف نمونه بردار:لوله لخته نمونه یا نمونه های بالینی مورد استفاده برای آزمایش:سرم-مایعات بدن -CSF حجم مورد نیاز نمونه:0.5 mL | رعايت شرايط خاصي لازم نيست .جداسازی سرم از سلولها ظرف مدت 2 ساعت پس از جمع آوری نمونه و انتقال 0/5 میلی لیتر سرم به لوله | B19 ویروس بسیار کوچک و بدون پوشش با DNA تک رشته ایی می باشد. DNA ، 3 پروتئین اصلی VP1 ، VP2 و NS1 را کد می کند . VP1 بخش کوچکی از کپسید ویروسی را تشکیل می دهد که برهم کنش با گیرنده های سلولی در سطح سلول های میزبان را بر عهده دارد . VP2 بخش عمده کپسید ویروسی را تشکیل می دهد. آنتي بادي هاي ساخته شده برضد B19 از کلاس IgM, IgG بر عليه پروتئين ساختماني VP2 ميباشند. NS1 ، یک پروتئین غیر ساختاری است که برای همانندسازی DNA ویروس و آپوپتوز سلول های میزبان ضروری می باشد . با توجه به ظرفیت محدود ژنومی ، B19 به میزبان های سلولی فعال از نظر تقسیم جهت همانند سازی نیاز دارد آنتی ژن گروه خونی P یا گلبوزید (Gb4)که از گروه گلیکو اسفنگولیپیدها می باشند به عنوان گیرنده سلولی هدف برای B19 بر روی سلول های میزبان نظیر سلول های پیش ساز اریتروپوئیتیک عمل می کند. | |
| Anti ovarian antibodies | نمونه خون وریدیی بازویی | آمادگیهای لازم پیش از نمونهگیری:خیر | هنگامی که تست آنتیبادی ضد انسدادی (ANA) شما مثبت است و علائمی دارید که نشاندهندۀ اختلال خودایمنی است؛ هنگام نظارت بر فعالیت یک بیماری خودایمنی علت انجام آزمایش؟کمک به کشف و تشخیص بین اختلالات خودایمنی و همچنین برای نظارت بر پیشرفت بیماریهای خودایمنی | |
| Anti MOG | نام کامل:Anti Mog بخش انجام تست:Ner Dis روش انجام آزمایش:Elisa حجم نمونه مورد نیاز:0.5 | مدت زمان قابل نگهداری:7 روز دمای نگهداری نمونه:2 – 8 درجه سانتی گراد دمای انتقال نمونه:2 – 8 درجه سانتی گراد | میلین غشایی است که مانند لایه محافظی رشته های عصبی را پوشانده است. میلین به میزان قابل ملاحظه ای سرعت انتقال امواج عصبی از رشته های عصبی را افزایش می دهد. میلین از جنس چربی و پروتئین درست شده است و یکی از پروتئین های مهم تشکیل دهنده آن میلین الیگودندروسیت (MOG یا Myelin Oligodendrocyte) می باشد. سلولهایی که میلین را تولید می کنند متنوع هستند و در سیستم اعصاب مرکزی این عمل توسط سلول های الیگوندروسیت انجام می شود | |
| Anti - PR3 (C.ANCA) | نوع نمونه قابل اندازهگیری:سرم روش انجام:ELISA زمان تقریبی اعلام نتیجه:سه روز | این آزمایش نیازی به ناشتا بودن و یا محدودیت خاص در رژیم غذایی ندارد. | ANCA گروهی از آنتیبادیها است که وقتی سیستم ایمنی فرد به اشتباه پروتئینهای نوتروفیل خود را مورد هدف و حمله قرار میدهد، تولید میشوند. از رایجترین پروتئینهای نوتروفیل، میلوپراکسیداز (MPO) و پروتئیناز سه (PR3) هستند. این کار باعث تولید آنتیبادیهای MPO و یا PR3 میشود. آزمایش خون ANCA، تشخیص وجود یا عدموجود این اتوآنتیبادیها را با بررسی اسلاید در زیر میکروسکوپ فلورسانس امکانپذیر میسازد. ANCA ممکن است در انواع اختلالات خود-ایمنی که باعث التهاب و آسیب به عروق خونی در سراسر بدن (واسکولیت سیستمیک) میشود، وجود داشته باشد. | |
| Anti - MPO (P-ANCA) | نام تست:MPO (P.ANCA) نوع نمونه:S حجم نمونه:0.4ml روش انجام:SMC-TECH روش نگهداری نمونه:3 روز 8-2 درجه و تا 2 ماه 20- درجه نحوه انتقال:دمای 8-2 درجه | این آزمایش نیازی به ناشتا بودن و یا محدودیت خاص در رژیم غذایی ندارد. | آنتی بادی بر ضد ترکیبات موجود در سیتوپلاسم نوتروفیل، ANCA (Anti-Neutrophil Cytoplasmic Antibody) نام دارد. دو الگوی فلوئورسانس برای ANCA تعریف شده است. یکی سیتوپلاسمی یا c-ANCA و دیگری الگوی دور هسته ای یا p-ANCA. الگوی سیتوپلاسمی نشان دهنده وجود ANCA بر ضد آنزیم پروتئیناز 3 (Anti-PR3) می باشد، در حالی که الگوی دور هسته ای نشان دهنده ANCA بر ضد آنزیم میلوپروکسیداز ( Anti-MPO) می باشد. آنزیم PR3 و آنزیم MPO هر دو از محتویات آنزیمی گرانول های آزروفیلیک گرانولوسیتها می باشند و در برخی گرانول های مونوسیتها نیز یافت می شود. p-ANCA در رنگ آمیزی سیتوپلاسم نوتروفیل نمایی دو ر هسته ای ایجاد میکند. حدود 60 درصد بیماران پلی آنژیتیس میکروسکوپی (MPA) و گلومرولونفریت هلالی ایدیوپاتیک و 50 درصد بیماران مبتلا به هپاتیت خودایمن ، واسکولیت چرک- استراس p-ANCA مثبت است. همچنین در 75 درصد مبتلایان به کولیت اولسراتیو و کولانژیت اسکلروزدهنده، و 30 – 5 درصد بیماران مبتلا به گرانولوماتوز واگنر (WG) آزمون p-ANCA مثبت است. P-ANCA همچنین در بیماری کرون، سندرم گودپاسچر، آرتریت روماتوئید و SLE نیز مثبت شده است.کاربردهای بالینی:• ارزیابی بیماران مشکوک به واسکولیت سیستمیک بخصوص پلی آنژاتیس میکروسکوپی (microscopic polyangiitis) یا MPA• ممکن است در پیگیری پاسخ به درمان و یا در پایش فعالیت بیماران MPA مفید باشد.• همچنین در تشخیص گلومرولونفریت کرسنتیک (هلالی)، التهاب رودهIBD ، هپاتیت خودایمن و گرانوماتوز واگنر نیز مفید می باشد. عموماً جهت ارزیابی بهتر تشخیص بیماری تست cANCA همراه با تست pANCA انجام می گردد. | |
| EBV Ab (VCA)(IgG) | نام آزمایش:EBV Ab (IgG) نام فارسی تست:آنتی بادی IgG ویروس اپستاین با نام های دیگر:EBV VCA-IgG Ab; EBV VCA روش انجام:CLIA نوع نمونه:S, PE, PH, PC, BF, CSF | نیاز به امادگی خاصی نمی باشد | علت درخواست تست:تشخیص عفونت EBVارزیابی منونوکلئوز عفونی هتروفیل منفی.سایر بیماری های لنفوپرولیفراتیو لنفوم ها از جمله لنفوم بورکیت و بیماری لنفوپرولیفراتیو.ویروس EBV می تواند حالت های زیر را ایجاد کند:منونوکلئوز عفونی(شایع تر)، لنفوم بورکیت نوع افریقایی ، کارسینوم نازوفارنکس، لنفوم به دنبال پیوند سلول بنیادی یا ارگان های توپر.توضیح راجع به تست:تست آنتی بادی های EBV، گروهی از آزمایشها هستند که برای کمک به تشخیص عفونت کنونی، اخیر یا گذشته EBV درخواست می شوند. آنها شامل آنتی بادی های IgG و IgM برای آنتی ژن کپسید ویروسی (VCA)، آنتی بادی IgG برای آنتی ژن D زودرس (EA – D) و آنتی بادی هایی برای آنتی ژن های هسته ای (EBNA) هستند. | |
| EBV Ab (VCA)(IgM) | نام اختصاری: EBV IgG/IgM سایر نام ها: آنتی بادی ضد ویروس اپشتین بار، بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: 1ml | شرایط نمونه گیری: نیاز به ناشتایی یا آمادگی خاصی نمی باشد. ترجیحاً پس از جداسازی سرم آن را تا زمان آزمایش در دمای 2-8oC نگاه دارید. در صورتی که در طی 7 روز آزمایش انجام نشود، آن را در 20oC- نگاه دارید. پایداری نمونه در این دما 14 روز است. | ویروس اپشتین بار (EBV) یک هرپس ویروس لنفوتروپیک انسانی حاوی DNA است که سلولهای اپیتلیال و لنفوسیتهای B را آلوده کرده و سبب تحریک تکثیر سلولی لنفوسیتهای B میشود. سندروم های EBVشامل: منونوکلئوز عفونی کلاسیک، بیشتر از 90% موارد لنفوم بورکیت، تقریباً 100% موارد کارسینومهای نازوفارنژیال با تمایز ضعیف، زیرگروهی از کارسینومهای معده، اختلالات لنفوپرولیفراتیو در بیماران با نقص ایمنی، لوکوپلاکی مویی، لنفوم غیرهوچکینی در بیماران با نقص ایمنی مادرزادی یا اکتسابی، 60-40% از موارد بیماری هوچکین (در آمریکا) و تومورهای عضلات صاف در اطفال با ایمنی سرکوب شده. | |
| Anti Cardiolipin Ab-IgG | بخش:هورمون شناسی نام تست:Anti-Cardiolipin Ab (IgG, IgM) نوع نمونه:S حجم نمونه:0.4ml روش انجام:SMC-TECH روش نگهداری نمونه 1 هفته 8-2 درجه و تا 2 ماه20- درجه نحوه انتقال:دمای 8-2 درجه | ترجیحاً سرم را تا زمان آزمایش در فریزر نگه دارید. | آنتی بادی های کاردیولیپین شایع ترین فرم آنتی بادی های آنتی فسفولیپید هستند. این آنتی بادی ها در جریان پروسه انعقاد نقش مهمی ایفا می کنند. وقتی اتوآنتی بادی ها (آنتی بادی های کاردیولیپین) بر علیه کاردیولیپین تشکیل می شوند، بیمار در معرض خطر تشکیل ترومبوزهای راجعه قرار می گیرد. سه نوع آنتی بادی کاردیولیپین وجود دارد IgA، IgG و IgM. تست آنتی بادی های کاردیولیپین آنتی بادی جهت تشخیص علت ترومبوز، ترومبوسیتوپنی و سقط جنین های مکرر و نیز جهت بررسی بیماران مبتلا به لوپوس اریتماتوز سیستمیک به مار می رود. این آنتی بادی در موارد زیر افزایش می یابند: سندرم آنتی بادی آنتی فسفولیپید، صرع، بیماری های عفونی، اندوکاردیت دریچه میترال، انفارکتوس جفت، سقط جنین مکرر، ترومبوزهای شریانی و وریدی مکرر. | |
| FTA Ab (Abs.) | نام اختصاری: FTA-ABS سایر نام ها: آنتی بادیهای ضد تروپونما پالیدوم، آنتی بادیهای سیفلیس ، آزمون جذب آنتی بادی ترپونمی فلورسنت بخش انجام دهنده: ایمونولوژی حجم نمونه مورد نیاز:1ml | 00 | اطلاعات تکمیلی: ترپونما پالیدوم به طور طبیعی در انسان ایجاد بیماری سیفلیس می کند. سرایت بیماری اکثراً از راه مقاربت می باشد ولی بعضی از اوقات غیر مقاربتی نیز می باشد. مادر از راه جفت می تواند بیماری را به جنین منتقل نماید. ترپونما از راه مخاط و خراش های جزئی پوست داخل بدن می گردد. دوره نهفتگی بیماری بطور متوسط 3 هفته می باشد. تشخیص بیماری بر اساس سه روش آزمایشگاهی انجام می گیرد. تشخیص میکروسکوپی میکروب، آزمایشات غربالگری غیر ترپونمایی و آزمایشات تاًییدی ترپونمایی می باشد. در اوایل بیماری آنتی بادی از کلاس IgG و IgM در سرم بیماران بوجود می آید. در بیماران درمان نشده هر دو آنتی بادی به مدت طولانی باقی می ماند ولی IgM پس از یکسال تا دو سال کاهش یافته و IgG تا مدتها طولانی باقی می ماند. | |
| ANA (Anti Nuclear Antibody) | ANA مخفف:Desmog-3 روش انجام:EIA نحوه انجام:Manua | نیاز به امادگی خاصی نمی باشد | هدف از انجام این آزمایش، کمک به تشخیص بیماری لوپوس، سندرم مشابه لوپوس ناشی از دارو، سندرم شوگرن (Sjogren)، اسکلرودرما، روماتیسم و برخی دیگر از بیماری های خود ایمنی بافت همبند است. آنتی بادی ضد هسته یا ANA (Antinuclear Antibody) به گروه متنوعی از آنتی بادی ها که آنتی ژن های هسته ای و سیتوپلاسمی را هدف قرار می دهند، اشاره دارد. آنتی بادیهای ضد هستهای در خون بیماران مبتلا به بسیاری از بیماری های روماتیسمی، غیر روماتیسمی و همچنین سندرم های بالینی نامشخص قابل شناسایی است. ANA با بیماری لوپوس ارتباط تنگاتنگی دارد. | |
| Anti Desmoglein -1 | مخفف:Desmog روش انجام:EIA نحوه انجام:Manual نوع نمونه:سرم مقدار نمونه:0.5mL | شرایط ارسال نمونه:در دمای فریز زمان انجام:هفته ای یکبار جوابدهی:10 روز بعد | 00 | |
| Anti Pemphigus Ab. (IgG) | واحد اندازه گیری:tighter نام اختصاری:Pemphigus Ab (IgG) (S) نوع نمونه:سرم حداقل حجم نمونه:0.6ml | زمان انجام:15 روز | محدوده نرمال بازه سنی : از 1 روز تا 150 سال- محدوده: Negative: <1/10 Borderline: =1/10 Positive: >1/10 | |
| Interferone Gamma Release Assay | بخش:هورمون شناسی نام تست:Interferon Gamma release assay (IGRA)/ Quantiferon) نوع نمونه:WB حجم نمونه:3ml روش انجام:ELISA روش نگهداری نمونه: روز 8-2 درجه و تا 2 ماه 20- درجه نحوه انتقال:مایع رویی جدا شده در 20-درجه | نیاز به امادگی خاصی نمی باشد | تعیین عفونت مایکوباکتریوم توبرکلوزیس با روش کوانتی فرون طلاییروشی غیر مستقیم برای تشخیص بیماری نهفته و فعال سل محسوب می شود. تست کوانتی فرون (QuntiFERON-TB Gold) و یاQFG ، به منظور آزمایش خون برای کمک به تشخیص سل(TB) و انواع نهفته آن (LTB) تهیه شده. آزمایش براساس تولید INF توسط لنفوسیتهای حساس شده به آنتی ژنهای مایکوباکتریوم یاپپتید های مشابه (TB7, CFP-6, ESAT-6) آن در خون، پایه ریزی شده که بعداز ۱۶ تا ۲۴ ساعت انکوباسیون قابل اندازه گیری می شود. در افراد آلوده به باسیل سل، سلول های لنفوسیت T در پاسخ به آنتی ژن های مذکور، اینترفرون گاما ترشح میکنند.ا ین واکنش، در مورد بعضی مایکوباکتریوم های غیر توبرکولوزی نیز اتفاق میفتد. در افراد با اختلالات سیستم ایمنی ضعیف و یا در کسانی که با BCG واکسینه شده اند، جواب نمیدهد. گرچه میتوان بایک نتیجه مثبت این آزمایش به تشخیص توبرکولوزیس رسید، ولی به انجام سایر ارزیابیهای پزشکی نیز اشاره شده. تست کوانتی فرون بانام مترادف IGRA ، جایگزین خوبی برای تست جلدی توبرکولین میباشد. تست کوانتی فرون دارای اختصاصیت بیش از 98 درصد و حساسیتی در حدود 80 درصد باشد. این اختصاصیت بالا در IGRA درمان غیر ضروری در موارد مثبت کاذب و عوارض جانبی ناشی از درمان های ضد سل به خصوص در کسانی که قبلاً واکسیناسیون BCG دریافت کرده اند را نیز کاهش میدهد.مزایای تست IGRA• تکرار پذیری و اختصاصیت بالا گزارش نتیجه آزمایش در اسرع وقت و بدون نیاز به کشت سلولی عدم تأئیر پذیری از واکسیانسیون قبلی BCG و عفونت های مایکوباکتریوم های غیر توبرکلوزی عدم نیاز به تفسیر و ساده بودن نتیجه آزمایشعدم ضرورت محاسبه و دخالت دادن سایر پارامترها نیاز به تنها یک بار مراجعه بیمارعدم تأثیرتزایدی( Booster effect) دقت بالا کیت به دلیل داشتن کنترل مثبت و منفیحذف موارد مثبت کاذب و کاهش هزینه های اضافی عدم نیاز به عکس از قفسه سینه عدم نیاز به انجام آزمایش های تأییدی استفاده از خون محیطی و بدون نیاز به خلط و نمونه های بافتی در موارد سل غیر ریویحساس تر از تست پوستی میباشد، به طوری که بیش از نیمی از افرادی که تست پوستی منفی دارند با این روش شناسایی میشوند. دارای عملکرد اثبات شده در بیماران تحت درمان با داروهای سرکوب کننده ایمنی | |
| FTA.bs IgM | نام اختصاری:FTA-ABS سایر نام ها:آنتی بادیهای ضد تروپونما پالیدوم، آنتی بادیهای سیفلیس ، آزمون جذب آنتی بادی ترپونمی فلورسنت بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز:1ml | شرایط نمونه گیری: در صورت امکان بیمار باید ناشتا باشد. لازم است قبل از آنالیز، سرم در دمای 56oC به مدت 30 دقیقه قرار گیرد تا کمپلمان موجود در سرم غیر فعال گردد. | اطلاعات تکمیلی: ترپونما پالیدوم به طور طبیعی در انسان ایجاد بیماری سیفلیس می کند. سرایت بیماری اکثراً از راه مقاربت می باشد ولی بعضی از اوقات غیر مقاربتی نیز می باشد. مادر از راه جفت می تواند بیماری را به جنین منتقل نماید. ترپونما از راه مخاط و خراش های جزئی پوست داخل بدن می گردد. دوره نهفتگی بیماری بطور متوسط 3 هفته می باشد. تشخیص بیماری بر اساس سه روش آزمایشگاهی انجام می گیرد. تشخیص میکروسکوپی میکروب، آزمایشات غربالگری غیر ترپونمایی و آزمایشات تاًییدی ترپونمایی می باشد. در اوایل بیماری آنتی بادی از کلاس IgG و IgM در سرم بیماران بوجود می آید. در بیماران درمان نشده هر دو آنتی بادی به مدت طولانی باقی می ماند ولی IgM پس از یکسال تا دو سال کاهش یافته و IgG تا مدتها طولانی باقی می ماند. تفسیر: FTA-ABS یک تست حساس در تمامی مراحل سیفلیس بوده و بهترین تست تاییدی استاندارد جهت سرمی است که با تستهای غربالگری مثل VDRL یا RPR واکنش داده باشد. گاهی اوقات در بیماران مبتلا به سیفلیس چشمی (یووئیت) یا سیفلیس گوش (اتوسیفلیس) تست VDRL منفی میشود در حالی که FTA- ABS آنها مثبت است. | |
| ACE ( CSF) | نام اختصاری: ACE ، SACE سایر نام ها: آنزیم مبدل آنژیوتانسین I؛ کیناز II؛ پپتیدیل دیپپتیداز A ، آنزیم مبدل آنزیوتانسین سرم, Serum Angiotensin Converting Enzyme (SACE) بخش انجام دهنده: بیوشیمی نوع نمونه قابل اندازه گیری: سرم، مایع نخاع حجم نمونه مورد نیاز: 1ml | ترجیحاً بیمار تا 12 ساعت از مصرف مایعات و غذا پرهیز نماید. استروئید تراپی باعث کاهش آنزیم شده، بنابراین با هماهنگی با پزشک معالج از مصرف آن خوداری گردد. شرایط نگهداری: پایداری نمونه پس از جداسازی سرم یک هفته در 2-8oC و 6 ماه در -20oC می باشد. | تفسیر: افزایش در مقادیر ACE به همراه وجود ارتشاح و آدنوپاتی در تصاویر رادیوگرافی و مشاهده گرانولومای اپیتلیال غیر پنیری شکل در بیوپسی ریه، نشاندهنده بیماری سارکوئیدوز می باشد. غلظت ACE سرم بطور قابل توجهی در بیماران مشکوک به سارکوئیدوز (تقریباً 80 درصد) مثبت می باشد. ACE در سایر بیماری ها از جمله گوشر، جذام و لنفو آنژیومایوماتوز افزایش می یابد. این آنزیم همچنین ممکن است در 5 درصد افراد سالم نیز افزایش یافته باشد. افزایش ACE مایع مغزی نخاعی به تشخیص بیماری نوروسارکوئیدوز کمک می کند. | |
| Brucella spp.Ab IgG (CSF) | نام اختصاری آزمایش:Brucel-G CSF مدت زمان نگهداری نمونه پس از انجام آزمایش:"پس از گزارش جواب ، ١٤ روز" جوابدهی اضطراری:٤ روزه | روز و زمان انجام آزمایش:یکشنبه - چهارشنب | مزیت های تست Brucella capture : آنتی با دی های آگلوتینه شده و آگلوتینه نشده IgG ، IgA و IgM را ردیابی می کند.امکان Screening و Titration را فراهم می کند.روش کار ساده جهت انجام برای آزمایشگاه ها.قابل استفاده باری غربالگری و پیگیری درمان در کلیه مناطق از جمله مناطق اپیدمیک امکان شناسایی آنتی بادی ها علیه سوش های مختلف باکتریا بروسلا (Abortus, Melitentis, Suis).عدم نگرانی از داشتن موارد منفی کاذب در زمان غربالگری.جلوگیری از آسیب به بیمار و تحمل هزینه اضافی درمان به علت عدم تشخیص توسط تست های آزمایشگاهی با حساسیت کم است. | |
| Anti dsDNA | نام اختصاری:Anti-ds-DNA Abبخش انجام آزمایش: ایمونولوژی حجم نمونه مورد نیاز:0.5 ml نوع نمونه قابل اندازه گیری : سرم | برای این آزمایش، خونگیری از ورید بازویی انجام می شود. قبل از نمونه گیری، فرد مراجعه کننده باید داروهایی که مصرف می کند به همراه آخرین زمان مصرف دارو را به اطلاع پرسنل نمونه گیر در آزمایشگاه برساند. | هدف از انجام این آزمایش، کمک به تشخیص و پایش بیماری لوپوس اریتماتوز سیستمیک (SLE) است. آنتی بادی ضد DNA دو رشته ای یا آنتی dsDNA (anti-dsDNA) یک گروه از اتوآنتی بادی ها به نام آنتی بادی های ضد هسته ای (ANA) است. به طور معمول ، آنتی بادی ها از بدن در برابر عفونت ها محافظت می کنند، اما اتوآنتی بادی ها هنگامی تولید می شوند که سیستم ایمنی بدن نمی تواند بین سلول ها و آنتی ژن های “خودی” و “غیر خودی یا بیگانه” تفاوت قائل شود. این اتوآنتی بادی ها به اشتباه به سلولهای سالم بدن حمله می كنند و باعث آسیب بافت ها و اندام ها می شوند. آنتی dsDNA به DNA دو رشته ای یا dsDNA موجود در هسته سلول متصل شده و آن را هدف قرار می دهد، از این رو نام “آنتی dsDNA” است. آزمایش آنتی dsDNA وجود این اتوآنتی بادی ها را در خون تعیین می کند. | |
| Anti Platelet Antibody | نام اختصاری آزمایش:APA نوع نمونه:سرم حجم نمونه:١ميلي ليتر کمترین حجم نمونه:٠/٥ميلي ليتر | زمان انجام:15 روز تاریخ انجام بر اساس تقویم ماه | تفسیر بالینی:آنتي بادي هاي پلاکتيمي توانند منشا خود ايمني ، القا شده توسط دارو ، يا آلوايميون داشته باشند. در تاييد ترومبوسيتوپني القا شده توسط دارو ، NAIT، PTP يا Platelet Transfusion Refactoriness کاربرد دارد. مقادیر مرجع.بازه سنی : از 0 سال تا 150 سال.Up to 1/16 | |
| Anti TPO | نام اختصاری: Anti TPO سایر نام ها: آنتي بادي ميكروزومي ضد تيروئيدي، اًتو آنتي بادي تيروئيدي، آنتی بادیهای ضد تیروئید پراکسیداز Anti Thyroid Microsomal Antibodies, Anti Thyroid Peroxidase Antibody. نوع نمونه قابل اندازه گیری : سرم حجم نمونه مورد نیاز: 0.6 ml | شرایط نمونه گیری: نياز به ناشتايي یا آمادگی خاصی نمي باشد. شرایط نگهداری: نمونه به مدت 7 روز در 2-8oC و 30 روز در 20oC- پایدار است. ترجیحاً تا زمان آزمایش در 2-8oC نگهداری گردد. در صورت طولانی شدن زمان انجام تست آن را فریز نمایید. | تفسیر: در بیماران هیپوتیروئیدی، افزایش Anti-TPO با حساسیت 95% ، از تشخیص تیروئیدیت اتوایمیون حمایت میکند. با وجود آنکه افزایش سطح آنتی بادیهای ضد تیروئید پراکسیداز (Anti-TPO) در انواع زیادی از بیماریهای تیروئیدی مشاهده می گردد، اما شایعترین آن تیروئیدیت مزمن ( تیروئیدیت هاشیموتو در بزرگسالان و تیروئیدیت لنفوسیتی در کودکان) است. این آنتی بادی در 90- 70 درصد مبتلایان به تیروئیدیت هاشیموتو وجود دارد. تیروئیدیت مزمن با سایر بیماریهای خودایمن (کلاژن عروقی) در ارتباط است. | |
| Quadruple Marker | نام اختصاری:Quad marker or Quad Test سایر نام ها: تست چهارگانه سه ماه دوم بارداری، Quadruple test بخش انجام دهنده: آنالیز هورمون نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: 1 ml | با رعایت اصول نمونه گیری از بیمار نمونه خون وریدی گرفته شود. نمونه گیر می بایست اطلاعاتی از وضعیت بالینی زن باردار از وی پرسیده و در صورت لزوم در برگه آزمایش یادداشت نماید. از جمله این اطلاعات می توان به سن مادر، وزن مادر، سابقه مصرف سیگار، سابقه دیابت، فشار خون بالا، سقط جنین، بیماریهای عفونی، بارداریهای چند قلو و ... اشاره نمود. | تست quadruple marker یا Quad marker(چهارگانه) یکی از رایج ترین تست های غربالگري ناهنجاریهای ژنتیکی جنینی پیش از تولد است كه در بسياري از كشورهاي دنیا به صورت ملي بر روي تمامي مادران باردار انجام مي پذيرد. اين تست داراي نرخ تشخيص حدود 80 – 75% می باشد. در این تست 4 مارکرAFPT، HCG، Estriol Free و Inhibin A در هفته 20-15 حاملگی بر روی خون مادران باردار مورد اندازه گیری قرار میگیرد و نتایج بر اساس الگوهای استاندارد و با توجه به سن مادر و شرایط او مورد بررسی می شود. نتایج این تست می تواند شاخص خوبی جهت تعیین ریسک ابتلای جنین به ناهنجاریهای کروموزومی مانند تریزومی 13، تریزومی 18 و تریزومی 21 می باشد همچنین با توجه به اندازه گیری میزان AFP میتواند معیار مناسبی جهت تعیین ریسک ابتلا به ناهنجاری های لوله عصبی (NTD) باشد. | |
| Triple Marker | نوع نمونه خون:در این آزمایش AFP، HCG و استریول غیر کونژوگه اندازه گیری میشود. | نیاز به امادگی خاصی نمی باشد | در این آزمایش AFP، HCG و استریول غیر کونژوگه اندازه گیری میشود. این تست در هفتههای ۱۵ تا ۲۰ انجام میشود. برای انجام این تست نمونه خون از بیمار گرفته میشود و در آزمایشگاه مورد بررسی قرار میگیرد. مقادیر غیر طبیعی ممکن است نشانه موارد زیر باشد: سندروم داون. سندروم ادوارد. نقائص لوله عصبی مانند اسپینا بیفیدا. چند قلویی. | |
| Anti Thyroglobulin Ab | نوع نمونه قابل اندازهگیری:سرم روش انجام:روش انجام: ELISA – CLIA/ECL | این آزمایش نیازی به ناشتا بودن و یا محدودیت خاص در رژیم غذایی ندارد. زمان تقریبی اعلام نتیجه:سه روز | Thyroglobulin Antibody (Anti-TG) آزمایش آنتیتیروگلوبولین یکی از تستهای مربوط به تیروئید است. با این تست میتوان میزان غلظت تیروگلوبولین که نوعی پروتئین است را اندازهگیری کرد. از این تست برای درمان پرکاری، کمکاری و درمان سرطان تیروئید استفاده میشود. تستهایی از قبیل تست T4، T3 و TSH همراه با تست آنتیتیروگلوبولین نیز انجام میشود. ترشح این ماده از طریق غده تیروئیدی است. در حالت عادی و در فردی که فعالیت تیروئید در وی عادی است، میزان این پروتئین بسیار کم است. هنگام بالا بودن تیروگلوبولین و پس از برداشتن غده تیروئید طبق روش درمانی باید سطح تیروگلوبولین در بدن کاهش یابد. در غیر این صورت ممکن است که مقداری از غده در بدن باقی مانده باشد، که در این صورت باید تحت نظر پزشک به درمان خود ادامه دهد. | |
| Anti Phospholipid Ab-IgG | نام اختصاری: APA سایر نام ها: آنتی بادی ضد فسفولیپید،Anticardiolipin بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم، پلاسما (EDTA دار یا هپارینه) حجم نمونه مورد نیاز: 0.5 ml | پلاسما یا سرم را در کوتاه ترین زمان ممکن جدا نمایید و تا زمان آزمایش در یخچال نگه دارید.در صورت تاخیر در انجام آزمایش، ًسرم را تا زمان انجام آزمایش در فریزر (20oC- ) نگه دارید. | کاربردهای بالینی: انجام تست آنتی بادی ضد فسفولیپید (APA) در شرایط بالینی زیر توصیه می گردد:سابقه یک و یا بیشتر مرگ و میر دوران بارداری با علت ناشناخته، در جنین با مرفولوژی طبیعی بعد از هفته 10 بارداری.تولد یک یا بیشتر نوزاد نارس قبل از 34 هفتگی دوران بارداری به علت پره اکلامپسی شدید یا نارسایی جفت.حضور یک بیماری روماتیسمی به ویژه لوپوس اریتماتوز سیستمیک. | |
| Alpha Feto Protein | نام آزمایش:Alpha fetoprotein مخفف انگلیسی تست:ASP نام فارسی تست:آلفا فتوپروتئین نام های دیگر:AFP; Total AFP; AFP-L3% روش انجام:ECLIA نوع نمونه:S, PE, PH, BF | نیاز به امادگی خاصی نمی باشد | این تست مقدار آلفا فتوپروتئین (AFP) را در خون اندازه گیری می کند. AFP، پروتئینی است که عمدتاً توسط کبد جنین و بخشی از جنین در حال رشد که شبیه به حفره زرده در تخم پرندگان است (بافت های کیسه زرده) تولید می شود. غلظت AFP بطور شاخص هنگامی که نوزاد متولد می شود، افزایش می یابد و پس از آن به سرعت کاهش می یابد. در کودکان سالم و بالغین غیرباردار به طور طبیعی فقط در سطوح بسیار پایین قابل تشخیص است.؛ اختلالات مادرزادی را بطور قطعی تشخیص نمی دهد. هر چند در صورتی که AFP بطور غیر طبیعی بالا باشد؛ انجام تست های تکمیلی مانند اواتراسونوگرافی و تست مایع آمنیوتیک از نظر AFP الزامی است. از این تست معمولاً برای غربالگری وجود نقایص لوله عصبی استفاده می شود. این تست که بین هفته های ۱۵ تا ۲۰ حاملگی انجام می شود در چه شرایطی تست افزایش می یابد؟ در زنان باردار نقایص لوله عصبی (آنانسفالی، اسپینابیفیدا، میلومننگوسل)، وزن تولد پائین، حاملگی چند قلویی، کلیه های پلی کیستیک در مردان، زنان غیر بادرار و کودکان: | |
| Anti Endomysial Antibody-IgG | بخش:هورمون شناسی نام تست:Anti - Endomysial Antibody (IgA,IgG) نوع نمونه:S حجم نمونه:0.4ml روش انجام:IFA روش نگهداری نمونه:1 هفته 8-2 درجه و تا 2 ماه20- درجه | نمونه گیری می بایست در شرایط استریل جمع آوری و نگهداری گردد.پس از جمع آوری نمونه بالافاصله در یخچال (8-2 درجه سانتیگراد) قرار دهید. موارد عدم پذیرش نمونه: نمونه به شدت همولیز، لیپمیک یا ایکتریک مورد قبول نمی باشد. | چـرا ایـن تست انجـام میشـود؟ جهت تشخیص بیماری سلیاک وارزیابی تاثیر رژیم غذایی فاقد گلوتن. چـه زمـانی بـرای تست مناسب است؟ زمانی که شما علائم بیماری گوارشی سلیاک مانند اسهال مزمن، نفخ، درد شکمی، آنمی و کاهش وزن دارید. زمانی که نوزاد دارای علائم تاخیر رشد است. زمانی که در افراد نزدیک خانواده شما بیماری سلیاک وجود دارد. زمانی که تحت درمان برای بیماری سلیاک هستید. | |
| Anti Endomysial Antibody-IgA | نام اختصاری: EMA سایر نام ها: Endomysium Antibodies،Celiac disease test ، Anti Endomysium Ab (AEA) بخش انجام دهنده: ایمونولوژی نوع نموحجم نمونه مورد نیاز: 1 ml نه قابل اندازه گیری: سرم | شرایط نمونه گیری: نیاز به ناشتایی یا آمادگی به خصوصی نمی باشد. | آزمایش EndoMysial Antibodies جهت تشخیص وجود آنتی بادی های IgA بر علیه آنزیم ترنس گلوتامیناز استفاده می شود. این آنتی بادی در بیماران مبتلا به سلیاک باعث تخریب مخاط روده و در بیماران مبتلا به درماتیت هرپتیفرم سبب آسیب پوستی می شود. بیماری سلیاک (Coeliac disease) نوعی بیماری ارثی خودایمنی می باشد که خود آنتی بادی های EMA در روده مخصوصا بعد از صرف خوراک حاوی گلوتن (مانند گندم و جو) افزایش می یابند و می توانند سبب کاهش جذب غذا در روده و در نهایت سوء تغذیه شوند. | |
| Anti tissue transglutaminase (IgG) | نام اختصاری:Anti tTG IgA/IgG سایر نام ها: آنتی بادی ترانس گلوتامیناز بافتی، Anti-Tissue-Transglutaminase IgA/IgG، Tissue Transglutaminase Ab IgA/IgG بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: 0.5ml | شرایط نمونه گیری: نیاز به ناشتایی نمی باشد. مطابق دستورالعمل آزمایشگاه از بیمار نمونه خون وریدی گرفته شود. اجازه دهید خون گرفته حداکثر به مدت 2 ساعت در دمای اتاق بماند و تشکیل لخته دهد. سپس آن را سانتریفیوژ نمایید. | تفسیر: مشاهده آنتی بادی ترانس گلوتامیناز بافتی اختصاصی برای بیماری سلیاک می باشد. همچنین احتمال وجود این آنتی بادی در سرم افراد مبتلا به درماتیت هپتی فرم نیز وجود دارد. اشخاص با نتایج مثبت متوسط تا مثبت قوی به احتمال زیاد، تشخیص بیماری سلیاک است و باید با بیوپسی روده تشخیص تأیید گردد. در صورتی که بیماران تحت یک رژیم سخت عاری از گلوتن قرار گیرند، تیتر tTG-IgA در عرض 6 تا 12 ماه کاهش پیدا خواهد کرد. در بیماران مبتلا به سلیاک که کمبود IgA دارند اندازه گیری tTG-IgG توصیه می گردد. | |
| Anti tissue Transglutaminase (IgA) | نام اختصاری: Anti tTG IgA/IgG سایر نام ها: آنتی بادی ترانس گلوتامیناز بافتی، Anti-Tissue-Transglutaminase IgA/IgG، Tissue Transglutaminase Ab IgA/IgG بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: 0.5ml | نمونه گیر می بایست شرح حالی از وضعیت بالینی بیمار از وی پرسیده و در صورت لزوم در برگه آزمایش یادداشت نماید. شرایط نمونه گیری: نیاز به ناشتایی نمی باشد. | آنتی بادیهای تراتس گلوتیناز بافتی(anti-tTg) برای بیماری سلیاک دارای اختصاصیت بالایی می باشد. همچنین در تشخیص درماتیت هرپتی فرم نیز بکارمی روند. از آنجایی که در بیماران مبتلا به فرم خفیف انتروپاتی حساس به گلوتن ممکن است سطوح آنتیبادی قابل ردیابی نباشد، یک نتیجه منفی بیماری سلیاک یا درماتیت هرپتی فرم را بطور کامل رد نمیکند. در این موارد انجام آزمایش بیوپسی روده برای اشخاص مشکوک و مستعد ابتلا به بیماری توصیه می گردد.در نتایج Anti-tTG منفی که شخص کمبود IgA ندارد. تشخیص بیماری سلیاک غیر محتمل می باشد و انجام بیوپسی روده ضرورت ندارد. | |
| .Urine Creatinine Random | نام اختصاری: Cr, Urine سایر نام ها: کراتینین ادرار نوع نمونه قابل اندازه گیری: ادرار 12 یا 24 ساعته و رندم حجم نمونه مورد نیاز: ml 5 | نیاز به ناشتایی نمی باشد.جمع آوری صحیح ادرار 24 ساعته رعایت گردد. نیاز به نگهدارنده در زمان جمع آوری ادرار 24 ساعته نمی باشد. از مصرف داروها و مکمل های غذایی که بر میزان دفع کراتینین مؤثر است، اجتناب گردد. | کاربردهای بالینی: میزان کراتینین ادرار یا کراتینین سرم مرتبط بوده و در محاسبه میزان کلیرانس کراتینین و عملکرد صحیح کلیه به کار می رود. روش مرجع: HPLC:کاهش کلیرانس کراتینین نشان دهنده کاهش میزان فیلتراسیون گلومرولی است. این می تواند با توجه به شرایطی مانند بیماری های پیشرونده کلیوی، یا در نتیجه اثرات منفی برگشت پذیر داروهای مشخص یا کاهش نفوذپذیری موثر کلیوی.افزایش کلیرانس کراتینین که هیپرفیلتراسیون نامیده می شود. اغلب در دوره بارداری و در دیابت ملیتوس قبل از نفروپاتی دیابتی مشاهده می شود. همچنین کلیرانس کراتینین با مصرف زیاد پروتئین در رژیم غذایی نیز بالا می رود. | |
| Anti Mitochondrial Ab | نام آزمایش:Anti Mitochondrial Ab مخفف انگلیسی تست:AMA نام فارسی تست:آنتی بادی ضد میتوکندریایی روش انجام:IIFA نوع نمونه:S, PE | علت درخواست تست:کمک به تشخیص سیروز صفراوی اولیه (PBC).کمک به تشخیص بیماری های مزمن کبدی | این آنتیبادی جهت تشخیص سیروز اولیه صفراوی اختصاصی نبوده و در بیماریهای دیگری نظیر هپاتیت خودایمن ناشی از لوپوس و اسکرودرما و انسداد خارج کبدی و کُلِستاز القایی میتوان یافت. معمولاً از AMA و ASMA بطور همزمان جهت تشخیص افتراقی هپاتیت مزمن فعال خودایمن از سیروز اولیه صفراوی استفاده میشود. در سیروز اولیه صفرای AMA مثبت و ASMA منفی یا با تیتر پایین است. اما در هپاتیت مزمن فعال خود ایمن ASMA مثبت و AMA منفی یا با تیتر پایین دیده میشود. AMA را در سیروز کبدی و الکلی نمیتوان یافت.AMA به تنهایی PBC تشخیصی را تشخیص نمی دهد، اما همراه با سایر آزمایش ها و علائم بالینی، PBC تشخیص داده می شود. هنگامی که سطح قابل توجهی از AMA وجود دارد و پزشک به PBC مشکوک است، ممکن است بیوپسی کبد برای بررسی علائم مشخصه سیروز صفراوی اولیه در بافت کبد انجام شود. | |
| Anti Smooth Muscle Ab | نام اختصاری: ASMAs ، SMAs سایر نام ها: Anti Smooth Muscle ، Smooth Muscle antibody بخش انجام دهنده:انوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: 0.5 ml | نمونه گیری از خون وریدی صورت می گیرد.پس از جداسازی سرم، آن را تا زمان انجام آزمایش در یخچال ( 8- 2 درجه سانتیگراد) قرار دهید.شرایط نمونه گیری: نیاز به ناشتایی یا آمادگی خاصی نمی باشد. | آزمایش ASMAs همراه با آزمایش AMA ( آنتی بادی ضد میتوکندری)، در تشخیص افتراقی سیروز اولیه صفراوی و هپاتیت مزمن فعال خود ایمن از سایر بیماریهای کبدی کاربرد دارد. همچنین ASMAs در تشخیص مونونوکلئوز عفونی به عنوان تست کمک تشخیصی کاربرد دارد.کاربردهای بالینی: ارزیابی بیماران مبتلا به بیماری مزمن کبدی، بویژه تشخیص افتراقی بیمارانی که مشکوک به هپاتیت مزمن فعال خود ایمنی (CAH) می باشند.تفسیر: ASMAs نوعی اُتو آنتی بادی از کلاس IgG و IgM است که بر علیه پروتئین اسکلتی به نام اکتین (F و G) موجود در عضله صاف ترشح می شود. تیتر ASMAs در سرم طبیعی بیش از 1:20 نمی باشد. ASMAs معمول ترین آنتی بادی شناخته شده برای تشخیص هپاتیت مزمن فعال خود ایمنی (CAH) است و در 80%- 70% مبتلایان به CAH وجود دارد. بیماران مبتلا به برخی از انواع CAH از نظر آنتی بادی ASMAs مثبت نمی باشند. این بیماری احتمالاً نوعی بیماری خودایمن است که غالباً در زنان بزرگسال پدید می آید. تظاهرات بالینی CAH مشابه هپاتیت ویروسی است. تابلوی بالینی مذکور به همراه شاخص های آسیب شناختی و سرولوژیکی باید بیش از 6 ماه وجود داشته باشد تا بیماری تحت عنوان CAH طبقه بندی گردد. | |
| Clostridium difficile toxins A | نام اختصاری: C. Diff Toxin سایر نام ها: سنجش سم کلستریدیوم دیفی سیل، بررسی کولیت آنتی بیوتیکی، بررسی کولیت سودومامبرانوی توکسیک بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: مدفوع تازه، فریز شده حجم نمونه مورد نیاز: جامد: به مقدار کم (به قطر 3 میلی متر) مایع: یک قطره (50 میکرولیتر ) | نمونه را در یک ظرف دربسته بریزید و برای جلوگیری از تجزیه سم، سریعاً به آزمایشگاه انتقال دهید.چنانچه آزمایش بلافاصله انجام نمی پذیرد، نمونه را بسته به دستور آزمایشگاه در یخچال نگاه دارید. | تفسیر: وجود توکسین نشانگر وجود بیماری است. جدا نمودن باکتری C.difficile ممکن است در 5 تا 21 درصد از بالغین نرمال و 50 درصد از نوزادان سالم مشاهده گردد. بنابراین جدا نمودن ارگانیسم بدون وجود توکسین، یافتة غیراختصاصی بوده و چیزی را ثابت نمیکند. در صورت مشاهده علائم بالینی، یک نتیجه منفی، عدم وجود توکسین باکتری را رد نمی کند. این ممکن است زمانی که مقادیر توکسین کمتر از حد قابل شناسایی باشد رخ دهد. نمی توان شدت مقادیر توکسین باکتری را با شدت علائم بالینی بیمار مرتبط دانست. تشخیص قطعی اسهال ناشی از کلستردیوم دیفی سیل بر اساس معیار های بالینی ، تاریخچه بیماری و تست های آزمایشگاهی صورت می گیرد. باکتری کلستردیوم دیفی سیل یک بخش از فلور نرمال مجاری گوارشی می باشد. این باکتری، اسپوردار غیرهوازی است و با تجویز آنتی بیوتیک های وسیع الطیف بر جمعیت سایر فلور نرمال غالب می شود. C.difficile یکی از رایج ترین پاتوژن های بیمارستانی، خانه های بهداشت و سایر مؤسسات پزشکی می باشد. اسپورهای کلستردیوم دیفی سیل به انتشار ارگانیسم در بیمارستانها کمک می کند و موجب مقاومت آن به تمام ترکیبات پاک کننده و دترجنت ها ( به استثناء مواد سفید کننده) می گردد. | |
| Calprotectin Ag ( fecal ) | نوع نمونه:مدفوع تازه، فریز شده سایر نام ها:سنجش سم کلستریدیوم دیفیسیل، بررسی کولیت آنتی بیوتیکی Clostridium difficile toxin Antibody | تشخیص کولیت پسودوممبرانو (غشای کاذب) وابسته به مصرف آنتیبیوتیک ناشی از توکسینکلستردیوم دیفی سیل (C.difficile)، | باکتری کلستردیوم دیفی سیل یک بخش از فلور نرمال مجاری گوارشی می باشد. این باکتری، اسپوردار غیرهوازی است و با تجویز آنتی بیوتیک های وسیع الطیف بر جمعیت سایر فلور نرمال غالب می شود. C.difficile یکی از رایج ترین پاتوژن های بیمارستانی، خانه های بهداشت و سایر مؤسسات پزشکی می باشد. اسپورهای کلستردیوم دیفی سیل به انتشار ارگانیسم در بیمارستانها کمک می کند و موجب مقاومت آن به تمام ترکیبات پاک کننده و دترجنت ها ( به استثناء مواد سفید کننده) می گردد. | |
| Anti A titer | نام آزمایش:ASO titer نام کامل تست:Anti-Streptolysin O Titer نام فارسی تست:تیتر آنتی استرپتولیزین O روش انجام:Immunoturbidimetry | علت درخواست تست: کمک به تایید تشخیص عفونت های استرپتوکوکی ارزیابی بیماران با عفونت استرپتوکوکی در خصوص تب روماتیسمی حاد یا نفریت رصد کردن پاسخ به درمان در عفونت های استرپتوکوکی | استرپتولیزین O آنزیمی است که به وسیله باکتری های استرپتوکوکی بتا همولیتیک گروه A ساخته می شود. زمانی که بدن با این آنزیم خارجی رو به رو می شود؛ علیه آن آنتی بادی تولید می کند. این آنتی بادی ها (ASO) 7 تا ۱۰ روز پس از عفونت استرپتوکوکی حاد ظاهر می شوند و افزایش آنها برای ۲ تا ۴ هفته ادامه می یابد. سطح آنتی بادی معمولاً در عرض ۶ تا ۱۲ ماه به سطح پیش از عفونت باز می گردد. در بیش از ۸۰% بیماران با تب روماتیسمی و ۹۵% آنهایی که گلومرونفریت استرپتوکوکی دارند، سطح ASO افزایش یافته است. سطح ASO معمولاً در عفونت های پوستی افزایش پیدا نمی کند. انجام این تست به خصوص جهت مشخص کردن اینکه عوارض چون درد مفاصل یا گلومرونفریت از نتایج عفونت استرپتوکوکی هستند یا خیر؛ سودمند است. ASO و Anti-DNase B شایع ترین آنتی بادی ها هستند که توسط سیستم ایمنی بدن در پاسخ به عفونت استرپتوکوکی تولید می شوند. | |
| Anti B titer | نام روش اندازه گیری:آگلوتيناسيون نوع نمونه:سرم حجم نمونه:1ml کمترین حجم نمونه:0.5ml | اطلاعات لازم از بیمار:سن بيمار معیار رد نمونه:هموليز، ايکتريک ، ليپميک | اطلاعات بالینی:رديابي پاسخ ايمني بر عليه محصولات خارجي سلولي استرپتوکوک پيوژن مانند در اثبات عفونت استرپتوکوکي در بيماراني که دچار عوارض غير چرکي اين عفونت شامل تب روماتيسمي و گلومرولونفريت بدون وجود مدرک مستندي از عفونت اخير هستند، کمک کننده مي باشد. کاربرد ان در اثبات عفونت استرپتوکوکي اخير. | |
| Anti Desmoglein-3 | متد:ELISA حجم نمونه خون: 0.5ml Serum | 00 | انتقال این آنتی بادی در آزمایش روی حیوانات، ضایعات پوستی شبیه به پمفیگوس ایجاد می کند که نشان دهنده اهمیت بیماریزایی آنتی بادی است . علت توزیع متفاوت ضایعات درپمفیگوس ولگاریس ( پوست و غشاء مخاطی) و پمفیگوس فولیاسه ( Pemphigus foliaceus) ( فقط پوست کرآتینه در گیر می کند) ، توزیع متفاوت Desmoglein 1 وDesmoglein 3 در پوست و غشاء مخاطی است . آنتی بادیهای مذکور در جایی سبب بروز تاول می شوند که Desmoglein دیگر ( بعنوان ملکول داری خاصیت چسبندگی) وجود نداشته و یا ضعیف بیان شده باشد | |
| Anti IA2 | متد:ELISA حجم نمونه خون :0.5ml Serum | نیاز به امادگی خاصی نمی باشد | آنتی بادی های ضد IA2 نشانگر دیابت نوع 1 هستند. این آنتی بادی ها در 55-75 درصد از موارد درزمان تشخیص ( دوران کودکی) قابل تشخیص هستند. تشخیص اتوآنتی بادی در دیابت ، باید همیشه به صورت ترکیبی از آنتی بادی های مختلف انجام شود. همچنین در رابطه با کودکان زیر 10 سال ، باید شامل آنتی انسولین نیز باشد. بطور کلی می توان گفت که ترکیب Anti-IA2 ، Anti-GAD و احتمالاً Anti-ICAمعقول است. مانند سایر آنتی بادی های مرتبط با دیابت ، Anti-IA2 نیز می توانند قبل از تظاهرات دیابت نوع 1 شناسایی شوند. خطر ابتلای افراد سالم به دیابت نوع 1 با تعداد آنتی بادی های قابل تشخیص دیابت افزایش می یابد. در جریان بیماری ، تیترهای Anti-IA2 دوباره کاهش می یابد و همچنین می تواند کاملاً از بین برود. | |
| HCV Riba | نام اختصاری: HCV-Ab ، Anti-HCV نوع نمونه قابل اندازه گیری: ترجیحاً سرم، پلاسما تازه بخش انجام دهنده: ایمونولوژی حجم نمونه مورد نیاز: 1 ml | برای انجام این تست نیازی به ناشتایی ندارید و درصورت مصرف غذا یا دارو پیش از آزمایش نیز مشکلی پیش نخواهد آمد. در مواردی که داروهای خاصی استفاده میکنید | آزمایش HCV به عنوان تستهای غربالگری نیز مورد استفاده قرار می گیرند. با انجام غربالگری HCV میتوان عفونت ناشی از ورود و لانهگزینی ویروس هپاتیت C را در بدن تشخیص داد. چنانچه فرد در معرض آلودگی قرار داشته باشد یا علائمی از بیماری در او دیده شود، آزمایش HCV باهدف غربالگری انجام خواهد شد. در این آزمایش آنتیهای موجود در خون شناسایی میشوند. این آنتی بادیها اگر در پاسخ به عفونت ناشی از ویروس هپاتیت C تولید شده باشند، نتیجه آزمایش Positive اعلام خواهد شد. | |
| Deamidated glidin peptide Ab IgA | نام اختصاری: GAF-3x بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم، پلاسما ( سیتراته، هپارینه، EDTA دار) حجم نمونه مورد نیاز: 0.5 ml- برای نمونه های اطفال حداقل 0.25 ml مورد نیاز است. | شرایط نمونه گیری: نیاز به ناشتایی یا آمادگی خاصی نمی باشد. ترجیحاً از نمونه های حاوی همولیز یا لیپیمیک اجتناب نمایید. | تفسیر: مثبت شدن آنتی بادیهای گلیادین IgA و IgG ، نشاندهنده ابتلا فرد به بیماری سلیاک است. در صورت منفی شدن نتایج احتمال ابتلا به بیماری سلیاک پایین است. سطوح کاهش یافته آنتی بادیهای گلیادین IgA و IgG در پی درمان با رژیم عاری از گلوتن نشاندهنده پاسخ مطلوب بیمار به رژیم غذایی می باشد. تداوم سطوح بالای آنتی بادی پس از درمان رژیم غذایی نشان دهنده پاسخ ضعیف به رژیم غذایی و یا وجود بیماری مقاوم به درمان می باشد. | |
| Anti DGP-IgG | نوع نمونه قابل اندازه گیری: سرم، پلاسما ( سیتراته، هپارینه، EDTA دار) حجم نمونه مورد نیاز:0.5 ml- برای نمونه های اطفال حداقل 0.25 ml مورد نیاز است. | 00 | در تشخیص بیماری سلیاک، آنتی بادی بر علیهdeamidated Gliadin-Peptide جایگزین آنتی بادی بر علیه native Gliadin شده است. مطابق معیارهای ESPGHAN[1] ، باید در تشخیص اولیه موارد مشکوک به بیماری سلیاک ، آنتی بادی بر علیه Gliadindeamidated از کلاس IgG به همراه Anti-Transglutaminase-IgA (Anti-tTG) انجام شود . | |
| Anti HU | 00 | 00 | انتی بادی های علیه پروتیئنهای بازی متصل به RNA هسته سلولهای نورونی در سیستم عصبی مرکزی و محیطی هستند. بیماری های مرتبط با انتی بادی های Anti-Hu : انسفالومیلیت، نوروپاتی حسی ساب اکیوت( سندرم Denny-Brpown) ، نوروپاتی اتونوموس تست تشخیصی انتی بادی های Anti-Hu IIFT: الگوی فلورسانس گرانولار در تقریبا هسته های نورونی در مخچه و هیپوکامپ ،هسته سلولی مینتریکوس پلکسوس ( در بافت روده) نیز مثبت هستند. | |
| Paraneoplastic Pannel 1 | نام اختصاری:PNS سایر نام ها:ارزیابی اُتوآنتیبادی پارانئوبلاستیک، نورون پروفایل، آنتی بادی آمفیفیزین بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم یا پلاسما (سیتراته ،هپانوع نمونه قابل اندازه گیری: سرم یا پلاسما (سیتراته ،هپارینه ،(EDTA | شرایط نمونه گیری: نیاز به ناشتایی ندارد. | گروهی از آنتی بادی های اختصاصی بر علیه آنتی ژن های (پروتئین های انکونرون) نواحی سیستم عصبی می توانند با سندرم پارانئوپلاستیک (PNS) مرتبط باشند. سندرم پارانئوپلاستیک به عنوان یک سندرم نرولوژیکال توصیف می شود که می تواند با تومورهای بد خیم مرتبط باشد. سندرم پارانئوپلاستیک تقریبا در 15% بیماری های بد خیمی بخصوص به دنبال تومورهای ریه ،معده ، پستان و...اتفاق می افتد. این سندروم اساسا یک سندرم اتو ایمیون می باشد و زمانی که بدن سعی در حذف سلول های توموری می کند یک واکنش ایمنی در بدن ایجاد می شود که می تواند به سلول های سالم هم آسیب برساند. سندرم پارانئوپلاستیک می تواند مکررا با کارسینوم تخمدان، small-cell lung carcinoma ، سرطان پستان ، لنفوم هوچکین ،کارسینوم پروستات ، نوروبلاستوما، کارسینوم پانکراس، کارسینوم مثانه و .... همراه باشد. هر کدام از آنتی بادی های مثبت شده دراختلالات نرولوژیکی پارانئوپلاستیک می تواند به همراه کانسر های مختلف باشد به طور مثال Anti -Hu میتواند در نوروبلاستوما و small-cell lung carcinoma وAnti- Ri می تواند با کارسینوم پستان و small-cell lung carcinoma وAnti-Yo می تواند با کارسینوم رحم، تخمدان و پستان و Anti-Tr می تواند با لنفوم هوچکین و Anti-Recoverin، Anti-CV2 ،Anti- GAD65 می تواند با small-cell lung carcinoma و Anti-Titin می تواند با تیموما همراه باشد. | |
| NMO Ab (IgG)Aquaporin | نوع نمونه:سرم حجم نمونه:1 میلی لینر ظرف لوله:لوله با درب قرمز یا زرد | 00 | بیماری (NMO (NeuroMyelitis Optica یک بیماری خودایمنی است که گلوبول های سفید و آنتی بادی ها نخست به سلول های عصبی شبکیه چشم و نخاع، و در صورت پیشروی، به مغز یورش می برند. آسیب سلول های شبکیه سبب تورم، التهاب و درد چشم و سرانجام از دست دادن بینایی می شود. آسیب نخاع سبب ضعف و فلج شدن دست ها یا پاها، از دست دادن لامسه و بی اختیاری در کنترل ادرار می شود. برخی از نشانه های اولیه بیماری NMO شبیه بیماری MS است. علت عمده بیماری NMO ساخت آنتی بادی بر علیه یک کانال سلولی به نام aquaporin-4 است. این کانال روی غشا سلول های اعصاب مرکزی (مغز و نخاع) است و وظیفه آن، تنظیم آب بدن و جریان آب در اعصاب مرکزی است. وجود این خود آنتی بادی ها در آزمایش NMO به کمک سلول هایی که به طور مصنوعی کانال aquaporin-4 در آن ها بیان می شود و روی لام تثبیت شده اند تشخیص داده می شود. | |
| Kala.azar Ab ( IgG ) | نام بخش: هورمون شناسی نام کامل آزمایش: Kala azar Ab نام مشابه/ نام اختصاری آزمایش: Leishmaniasis (Visceral) نوع نمونه: سرم، مایعات بدن حجم موردنیاز: ۰.۵ موارد رد نمونه: مقدار کم نمونه همولیز، لیپمیک و ایکتریک واضح مدت زمان نگهداری: ۵روز ۸-۲ درجه۳ماه ۲۰- درجه دمای انتقال نمونه: دمای ۸-۲ درجه سایر اطلاعات موردنیاز: خودداری از دوب و انجماد مجدد | روش انجام آزمایش: IFA مدت زمان جوابدهی: ۲روز | تفسیر بالینی آزمایش:لیشمانیوز احشایی (kala azar) یک عفونت تک یاخته ای داخل سلول است که در درجه اول سیستم رتیکولو اندوتلیال (کبد ، طحال ، مغز استخوان) را هدف قرار می دهد و توسط لیشمانیا دونووانی (L donovani) ایجاد می شود. انتقال توسط نیش پشه خاکی انجام می شود. علائم بالینی شامل تب ، کاهش وزن و اسپلنومگالی است. بیشترین (90٪) موارد جدید هر ساله در مناطق روستایی هند ، نپال ، بنگلادش ، سودان و برزیل بروز می کند اما این بیماری توزیع جهانی ، از جمله خاورمیانه دارد. | |
| Aspergillus(Galacto Antigen) | نوع نمونه تست:Serum, BAL fluid حجم نمونه تست:0.6 mL شرایط دمایی نگهداری نمونه:Serum | ناشتا لازم نیست. | Aspergillus، از گروه قارچهای رشته ای مهمی است که انتشار جهانی داشته و به عنوان يک عامل عفونت زای فرصت طلب قارچی به شمار می رود. از 180 گونه ی شناخته شده ی اين قارچ، برخی سبب بروز حساسيت و يا عفونتهای مهاجم در انسان می شوند. مهمترين گونه های عفونت زا در انسان عبارتند از: Aspergillus fumigatus، Aspergillus flavus، Aspergillus terreus و Aspergillus niger. | |
| Anti RNP Ab | نام اختصاری آزمایش:RNP حجم نمونه:١ميلي ليتر کمترین حجم نمونه:٠/٥ميلي ليتر نیازهای همراه نمونه:اطلاعات لازم از بیمار | نیاز به امادگی خاصی نمی باشد | تفسیر بادي هاي عليه تشخيص MCTDاز لوپوس و ساير بيماري هاي روماتيسمي مقادیر مرجع:بازه سنی : از 1 روز تا 150 سال.Up to 25 | |
| Anti histone Ab | نوع نمونه:سرم حجم نمونه:١ml کمترین حجم نمونه:٠.٥ml | نیاز به ناشتا نمی باشد | نام اختصاری آزمایش:Anti histone Ab تفسیر بالینی:اندازه گيري آنتي بادي کلاس IgG هيستون در سرم يا پلاسماي مقادیر مرجع:بازه سنی : از 1 روز تا 150 سال | |
| Anti SSB (La) Ab | نام اختصاری آزمایش:SSB (La) نوع نمونه:سرم حجم نمونه:١ ميلي ليتر کمترین حجم نمونه:٠.٥ ميلي ليتر | 00 | نام اختصاری آزمایش:SSB (La) تفسیر بالینی:سندرم شوگرن يک ماهيت پيچيده ايمونولوژيک اتوايميون است که شامل کراتوکنژنکتيويت سيکا، گزروستومي، بزرگ شدن پاروتيد و آرتريت مي باشد. در تشخيص سندرم شوگرن و بعضي اشکال لوپوس مفيد است. مقادیر مرجع:بازه سنی : از 1 روز تا 150 سال احتیاط ها:بعضي از اتوآنتي بادي ها به خصوص Anti SSA را مي توان در سرم افراد کاملا طبيعي نيز پيدا کرد. | |
| Cold Agglutination Test | نمونه مورد نیاز:نمونه خون وریدی | علت انجام آزمایش؟برای کمک به تشخیص آنمی همولیتیک و کمک به تشخیص بیماری آگلوتینین سرد | هنگامی که علائم کم خونی و یا درد، رنگ پریدگی را دارید و آبی شدن انگشتان دست، انگشتان پا و گوش که پس از قرار گرفتن در معرض دمای سرد رخ می دهد. هنگامی که شما مبتلا به کم خونی همولیتیک تشخیص داده شده اید و پزشک شما در جستجوی کشف علت است | |
| Anti B-2 Glycoprotein-IgG | بخش:هورمون شناسی نوع نمونه:S حجم نمونه:0.4ml روش انجام:SMC-TECH روش نگهداری نمونه:3 روز 8-2 درجه و تا 2 ماه 20- درجه | موارد رد نمونه:همولیز کدورت لیپمیک | این تست به دلایل زیر درخواست می شود: بررسي اختلالات انعقادي بررسي علت سقط مكرر جنين تشكيل غير طبيعي لخته – بررسي طولاني شدن PTنقش: بتا 2 گليكوپروتئين نوعي فسفوليپيد است كه در سلول ها و پلاكت ها وجود دارد توليد آنتي بادي بر عليه آن باعث اختلال در فرايند انعقادي مي شود و منجر به تشكيل غير طبيعي لخته مي شود. كه بيشتر در بيماري هاي اتوايميون ديده مي شود.همچنین سندرم آنتی فسفولیپید (APS) یک اختلال اتوایمیون ( خود ایمنی) همراه با علائم بالینی همچون ترومبوز وریدی و شریانی، ترومبوسیتوپنی (کاهش پلاکت خون) و سقط مکرر جنین می باشد. APS اولیه همچون لوپوس اریتروماتوز سیستمیک (SLE) با ظهور اتوآنتی بادیها بر علیه فسفولیپید های با بار منفی مشخص می گردد. اگر چه اهمیت و ارتباط پاتولوژیکی آنتی فسفولیپیدها هنوز به طور کامل آشکار نشده است، شناسایی چندین اًتوآنتی بادی اختصاصی معمولاً در تشخیص افتراقی و پیگیری درمان بیماریهای التهابی روماتیسمی بکار می رود. تعامل بار مثبت دمین پنجم B2GP1 با بار منفی فسفولیپیدها منجر به تشکیل اًتوآنتی بادیهای فسفولیپیدی می گردد. نتایج مثبت قوی اًتوآنتی بادیهای(بیشتر از B2GP1 ( 40 U/ml نشاندهنده سندرم آنتی فسفولیپید (APS) می باشد. مقادیر پایین تر حضور آنتی بادیهای B2GP1 در سرم ممکن است نشاندهنده APS باشد، اما نتایج تشخیصی نمی باشد. تست آنتی بادیهای B2GP1 باید حداقل 2 بار با فاصله زمانی 12 هفته صورت گیرد تا به عنوان معیار تشخیصی آزمایشگاهی برای APS بکار رود.شناسایی آنتی بادیهای B2GP1 تحت تأثیر درمان با ضد انعقاد قرار نمی گیرد. | |
| Anti Centromer | متد:ELISA حجم نمونه خون:0.5ml Serum | آنتی بادی بر علیه سنترومر در تست ANA-IFT نیز قابل شناسایی است | نقطه اتصال بین دو کروماتید از یک کروموزوم متافاز ، سنترومر نامیده می شود. پس از اتصال الیاف دستگاه اسپیندل به آنها ، کروماتیدها در حین تقسیم سلولی، به قطبهای سلول انتقال پیدا می کنند.آنتی بادی های ضد سانترومر- پروتئین- B تقریباً در 89 درصد از بیماران مبتلا به شکل محدود اسکلروز سیستمیک (با درگیری اندک اندام های داخلی) و در 57 – 82 درصد از بیماران مبتلا به سندرم CREST (CREST: کلسینوز پوست، پدیده رینود ، اختلال عملکرد مری ، اسکلروداکتیلی ، تلانژکتازی) یا انواع مشابهی از اشکال با روند نسبتاً خفیف ظاهر می شود. بیماران دارای این آنتی بادی به ندرت دچار فیبروز ریوی یا درگیری کلیه می شوند. آنتی بادی ضد سنترومر در بیماران مبتلا به سندرم رینود( حدود 25 درصد) و سیروز صفراوی اولیه( 10 تا 30 درصد) قابل تشخیص است. سیروز صفراوی اولیه (PBC)اغلب با اسکلرودرمی محدود و یا شواهدی مبنی بر پیشرفت اسکلرودرمی (مثلا سندرم رینود) همراه است. آنتی سنترومر ممکن است که در رابطه با PBC تنها نیز مشاهده شود. | |
| Anti SCL-70 Ab | مخفف:Anti Scl-70 روش انجام:EIA نحوه انجام:manual نوع نمونه:سرم معیار رد نمونه همولیز-ایکتر- لیپمیک مقدار نمونه:1mL شرایط نگهداری نمونه قبل از انجام آزمایش:4روز در دمای یخچال و برای نگهداری طولانی تر در فریز شرایط ارسال نمونه:در دمای یخچال یا فریزر زمان انجام:هفته ای یک بار | جوابدهی:8 روز بعد نگهداری نمونه پس از انجام آزمایش:کل نمونه به آزمایشگاه ارجاع ارسال می گردد. | انتی بادی انتی اسکلرودرما در افراد مبتلا به اسکلروز سیستمیک پیش رونده (اسکلرودرمی) و سندرم Crest یافت می شود. سندرم Crest با کلسینوز، پدیده رینوز، اختلال عملکرد مری، اسکلروداکتیلی و تلانژکتازی مشخص می شود. نتایج مثبت این تست برای اسکلرودرمی بسیار تشخیصی محسوب می شود، زیرا این آنتی بادی به ندرت در بیماری هایی چون بیماری بافت همبند، روماتوئید آرتریت، سندرم شوگرن و لوپوس اریتماتوی سیستمیک وجود دارد. | |
| Anti JO1 | نوع نمونه:سرم نام فارسی تست :اندازه گیری آنتی بادی JO-1 | شرایط نمونه گیری:نیاز به ناشتایی یا شرایط خاصی نمی باشد | این آزمایش اندازه گیری مقدار آنتی بادی ضد جو1- در خون است . برای کمک به تشخیص و مدیریت بیماری های عضلانی است که سیستم ایمنی بدن مانند polymyositis در ارتباط با بیماری های خود ایمنی را تحت تاثیر قرار می دهد . کاربردهای بالینی:ارزیابی بیماران مشکوک به آرتریت روماتوئید (RA) و کمک به تشخیص زودهنگام آن.پایش میزان پیشرفت بیماران RA.افتراق بین بیماری RA از سایر بیماریهای التهابی بافت همبند که ممکن است علائم بالینی مشابهی داشته باشند. | |
| Anti parietal cell Ab | متد:IFT حجم نمونه خون:1ml Serum | 00 | درکم خوني بدخيم کلاسيک همراه با آتروفي کامل معده دیده می شود . | |
| Anti-Cardiac Muscle | 00 | 00 | 00 | |
| Circulating Immune Comp. (CIC) | نوع نمونه:سرم واحد اندازه گیری:MicgrEq/ml حداقل حجم نمونه:1m محدوده نرمال:بازه سنی : از 1 روز تا 150 سال- محدوده: Normal : <16.Borderline : 16-18.Ab normal : >18 | آمادگی لازم قبل از نمونه گیری:ناشتايي زمان انجام:تاریخ انجام بر اساس تقویم ماه راهنمای جمع آوری نمونه | 00 | |
| Anti-Histone NK | متد:ELISA حجم نمونه خون:0.5ml Serum | اندیکاسیون:موارد مشکوک به لوپوس دارویی | آنتی بادی بر علیه هیستونها ممکن است که در رابطه با بیماریهای خود ایمن مختلف، به شرح زیر ظاهر شود: لوپوس دارویی (به عنوان مثال با پلی آرتریت ، پلوریت یا پریکاردیت) در رابطه با تعداد زیادی از داروها مشاهده شده است: درمان طولانی مدت با پروکائین آمید ، داروهای ضد فشار خون مانند هیدرالازین ، متیلدوپا ، رزرپین ، بتا بلاکرها ، کاپتوپریل ، داروهای ضد تشنج / روانگردان مانند دی فنیل هیدانتوئین ؛ آنتی بیوتیک ها مانند ایزونیازید ، پنی سیلین ها و موارد مشابه. D. پنی سیل آمین ، آلوپورینول ، همچنین داروهای ضد بارداری خوراکی.نشانگرهاي سرولوژيك SLE مانند Sm- و Anti-dsDNS در لوپوس ناشی از داروها قابل تشخيص نيستند . | |
| Anti-Ribosomal P Port | نمـونـه مـورد نیـاز؟خون وریدی | چـه زمـانی بـرای تست مناسب است؟جهت تشخیص بیماری SLE و هپاتیت خود ایمنی (AIH) مرتبط با SLE .پیـشنیازهایـی دارد؟آمادگی خاصی لازم نیست. | چـرا ایـن تست انجـام میشـود؟تشخیص بیماری SLE و سایر بیماری های خود ایمن | |
| Anti-SLA/LP(IgG) | نام اختصاری: APA بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم، پلاسما (EDTA دار یا هپارینه) | بالافاصله خون گرفته شده را حداقل ۴ مرتبه سرو ته نمایید تا به خوبی مخلوط گردد.نمونه خون گرفته شده را روی یخ نگه داری نمایید. | آنتی بادیهای ضد فسفولیپید (APA) گروهی از ایمونوگلوبولینها می باشند که بر علیه فسفولیپید بوجود آمده اند. انواع APA عبارتند از: آنتی بادی ضد کاردیولیپین (ACA)، لوپوس انعقادی یا لوپوس آنتی کوآگولانت (LA) و آنتی بادیهایی که سبب مثبت کاذب بیولوژیک در سرولوژی سیفلیس می شوند. آنتی بادی ضد فسفولیپید در ۴۰ – ۳۰ درصد از بیماران مبتلا به SLE مثبت می گردد. این آنتی بادیها (IgG/IgM) در ترومبوز سرخرگی و سیاهرگی، سقط جنین خودبخودی و انفارکتوس جفت دیده می شوند. همچنین در بدخیمی ها، لوپوس القاء شده با دارو، بیماریهای مزمن و بیماریهای عفونی نیز ترشح می شوند. نتایج مثبت و به شدت مثبت آنتی بادی های ضد فسفولیپید (۴۰ GPL or MPL ≤) یک معیار تشخیصی برای سندرم آنتی فسفولیپید (APS) می باشد. سطوح پاییتر APA ممکن است در بیماران با علائم بالینی APS مشاهده گردد اما نتایج به دست آمده تشخیصی نیست.تشخیص آنتی بادی های فسفولیپید تحت تاثیر درمان ضد انعقادی قرار نمی گیرد | |
| Anti Gliadin Ab-IgG | نوع نمونه قابل اندازه گیری: سرم، پلاسما ( سیتراته، هپارینه، EDTA دار) حجم نمونه مورد نیاز: 0.5 ml- برای نمونه های اطفال حداقل 0.25 ml مورد نیاز است. بخش انجام دهنده: ایمونولوژی نام اختصاری: GAF-3x | چـرا ایـن تست انجـام میشـود؟جهت تشخیص بیماری سلیاک وارزیابی تاثیر رژیم غذایی فاقد گلوتن. | زمانی که شما علائم بیماری گوارشی سلیاک مانند اسهال مزمن، نفخ، درد شکمی، آنمی و کاهش وزن دارید. زمانی که نوزاد دارای علائم تاخیر رشد است. زمانی که در افراد نزدیک خانواده شما بیماری سلیاک وجود دارد. زمانی که تحت درمان برای بیماری سلیاک هستید. بیماری سلیاک یکی از اختلالات خودایمنی است که مشخصه آن پاسخ نامناسب سیستم ایمنی در برابر گلوتن است، گلوتن پروتئینی است که در گندم و جوچاودار وجود دارد. آزمایش آنتی بادی های بیماری سلیاک به تشخیص و مونیتورینگ درمان سلیاک وتشخیص برخی دیگر از شرایط حساس به گلوتن کمک میکند. این آزمایش ها به تشخیص اتوآنتی بادی های موجود در خون که به عنوان بخشی از پاسخ سیستم ایمنی درنظر گرفته می شوند می پردازد. این پاسخ ایمنی به التهاب روده کوچک و آسیب وتخریب Villi های موجود در دیواره روده منجر میشود. | |
| Anti-P53 IgG NK | نمـونـه مـورد نیـاز؟نمونه خون وریدی | نیاز به امادگی خاصی نمی باشد | چـرا ایـن تست انجـام میشـود؟ جهت کمک به تشخیص عدم تشکیل لخته جهت کمک به تشخیص علت سقط مکرر چـه زمـانی بـرای تست مناسب است؟ زمانی که آزمایش PTT شما غیر نرمال است زمانی که شما لخته شدن خون در عروق وریدی و شریانی را بدون دلیل مشخص تجربه کرده اید. چنانچه شما دارای لوپوس و یا بیماری بافت همبند هستید. | |
| Brucella sp.Ab (IgG) | نام روش اندازه گیری:الايزا نام های مشابه:brucel-Gنوع نمونه سرم- پلاسما EDTA- پلاسما سيتراته - CSF حجم نمونه:سرم:١ميلي ليتر//ساير:٢ميلي ليتر کمترین حجم نمونه:سرم:٠/٥ ميلي ليتر//ساير:١ميلي ليتر | روز و زمان انجام آزمایش:یکشنبه - چهارشنبه | تفسیر بالینی:تشخيص بيماري تب مالت، ارزيابي و مانيتور بهبودي بيمار و شناسايي بيماراني که ب طور کامل درمان نشدند. مقادیر مرجع:بازه سنی : از 1 روز تا 150 سال< 9 : Negative.9-11 : Borderline | |
| Brucella sp.Ab (IgM) | نمونه خون | این آزمایش نیازی به ناشتایی و محدودیت رژیم غذایی ندارد. | به خاطر مشکلات در کشت باکتری، روش های سرولوژیکی به عنوان تست های انتخابی جهت تشخیص بروسلوز به کار می روند. افزایش سطح آنتی بادی IgM در سرم نشان دهنده عفونت اخیر و فعال است. بعد از درمان موفقیت آمیز، سطوح IgM کاهش یافته و سطوح IgG امکان دارد که تا یک سال در سرم باقی بماند. در عفونت های مزمن، سطوح بالای IgG در سرم قابل شناسایی می باشد در حالی که سطح IgM غیر قابل شناسایی است. اخیرا روش های تشخیص سریع دیپ استیکس به کار گرفته می شود که دارای حساسیت و اختصاصیت بالایی می باشد. | |
| Anti Gad | نام اختصاری:Anti Gad Ab نوع نمونه:سرم حجم نمونه:۱ بخش ایمونولوژی روش انجام Elisa | زمان انجام:شنبه و سه شنبه شرایط نگهداری نمونه:۵ روز در دمای ° ۸-۲ و ۳ ماه در دمای ° ۲۰- شرایط ارسال:در دمای ° ۸-۲ یا ° ۲۰- | Anti-GAD متداول ترین آنتی بادی در دیابت نوع 1 (هچنین در کودکان بزرگتر و دیابت دیررس) است . Anti-GAD65 بهترين آنتي بادي استاندارد در تشخیص دیابت تیپ 1 محسوب می شود و ممکن است که ماهها تا سالها قبل از آشکار شدن بیماری تشخیص داده شود. علاوه بر این ،Anti-GAD در LADA (دیابت خود ایمن مخفی در بزرگسالی) از نظر نیاز به انسولین دارای اهمیت پیش آگهی است.– در سنین کودکی، تعیین آنتی بادی ضد انسولین و ضد پروتئین IA2 جزایر لانگرهانس اهمیت تشخیصی دارد. Anti-GADدر تشخیص افتراقی بیماریهای نورولوژیک نظیر سندرم Stiff-Man و آنسفالیت لیمبیک کار برد دارد. | |
| ASCA(IgG) | نام تست: ASCA (IgG) نام اختصاری: ASCA(IgG) نمونه لازم:از خون وریدی استفاده می شود. | آمادگی های لازم:آمادگی خاصی لازم نیست. | دلیل انجام آزمایش:برای تمایز بین بیماری کرون (CD) از کولیت اولسرو UC)) در بیماریهای آماسی شایع روده (IBD).آنتی بادی آنتی ساخارومایسس سرویسیا یک پروتئین ایمنی می باشد که در افراد مبتلا به IBD بطور شایع وجود دارد. این آزمایش وجود ASCA را در خون تشخیص می دهد ساخارومایسس سرویسیا قارچی است که به فراوانی در غذاهای مختلف وجود دارد تا کنون ارتباط بین وجود آنتی بادی بر علیه ساخارومایسس سرویسیا و بیماری کرون معلوم نشده است. IBD گروهی از بیماری های مزمن خودایمنی می باشند که با آماس و صدمه پوشش داخلی (مخاط) روده مشخص می شود. علائم و شدت IBD در افراد مختلف و در طول زمان متفاوت است. خیلی افراد مبتلا دوره های شعله ور شدن (فعال) و دوره های پس رفت را تجربه می کنند. دو بیماری شایع آماسی روده (IBD) عبارتند از بیماری کرون (CD) و کولیت اولسرو (UC). CD می تواند هر قسمتی از دستگاه گوارش از دهان تا مقعد را گرفتار کند ولی عمدتا در روده کوچک یا روده بزرگ دیده می شود در حالیکه UC در روده بزرگ دیده میشود. تشخیص CD از UC اغلب با اندوسکوپی و بیوپسی روده داده می شود ولی هر دو UC وCD می تواند در روده بزرگ دیده شوند. تشخیص آنها از یکدیگر حتی در بیوپسی نیز مشکل می باشد. در چنین موقعیتی آزمایش ASCA کمک کننده است و ASCA در بیماری کرون نسبتا شایع است ولی در کولیت اولسرو کمتر مثبت می شود. | |
| CMV Ag(pp65) | مخفف:CMV PP65 روش انجام:DIF نحوه انجام:Manual نوع نمونه:خون کامل روی ضد انعقاد EDTA مقدار نمونه:1ml | جوابدهی: 8روز بعد زمان انجام: هفته ای یکبار | تست CMV pp65 تستی بر پایه ایمنوفلورسانس غیر مستقیم بوده که با استفاده از آنتی بادی های نشاندار شده با فلوروکروم هایی مانند FITC به شناسایی آنتی ژن pp65 که یکی از آنتی ژنهای مربوط به ماتریکس ویروس سیتومگال می باشد، می پردازد. این تست جهت بررسی و کنترل عفونت CMV و پاسخ آن به درمانهای ضد ویروسی در افراد دارای نقص سیستم ایمنی و به ویزه در بیماران پیوندی می باشد. از مزایای این تست می توان به زمان کم و هزینه پایین تر در مقایسه با روش های مولکولی و اختصاصیت بیشتر در مقایسه با روش های سرولوژیک بر مبنای شناسایی آنتی بادی اشاره نمود. | |
| Legionella IgM | نمونه مورد نیاز:نمونه ادرار، نمونه خلط و یا ترشحات تنفسی یا سایر مایعات بدن جمعآوری شده توسط پزشک متخصص بهداشت | نیاز به امادگی خاصی نمی باشد | زمان انجام آزمایش؟هنگامی که سرفه، درد بدن، تنگی نفس، سردرد و تب و لرز داشته باشید، ممکن است درد شکمی، اسهال، تهوع و یا تغییرات روحی ایجاد شود که ارائهکننده مراقبتهای بهداشتی مشکوک میشوند که بهدلیل عفونت ناشی از لژیونلا باشد.علت انجام آزمایش؟کشف و تشخیص باکتریهای لژیونلا بهعنوان علت پنومونی و یا علائم آنفولانزا؛ بررسی شیوع ناشی از لژیونلا | |
| FANA | واحد اندازه گیری:titer نوع نمونه:سرم/پلاسماEDTA/مايعات بدن/ حداقل حجم نمونه:1ml | آمادگی لازم قبل از نمونه گیری:زمان انجام شنبه-یکشنبه-دوشنبه-سه شنبه-چهارشنبه-پنج شنبه تاریخ انجام بر اساس تقویم ماه | محدوده نرمال بازه سنی : از 1 روز تا 150 سال- محدوده: Negative : <1:80 Borderline : 1:80 Postive : >1:80در بدن آنتی بادی پروتئینی وجود دارد که Antinuclear Antibody نامیده میشود. این آنتی بادی پروتئینی که با عبارت لاتین ANA شناخته میشود، با ماده هستهایی سلولها واکنش میدهد. آنتی بادی ANA در واقع ضد هسته محسوب میشوند و آنتی بادیهایی را که به عنوان آنتی ژنهای هستهای و سیتوپلاسمی شناخته میشوند، مورد هدف قرار خواهند داد. آزمایش ANA به دو روش EIA (ارزیابی اثرات زیست محیطی) و IFA (روشی برای یافتن یک آنتی ژن یا یک آنتی بادی) انجام میشود که هر دو به نمونه خون ورید بازویی نیاز دارند. | |
| Serum IgG 1 Subclass | نام اختصاری: IgG1, IgG2, IgG3, IgG4 ، IgG Subclasses, S بخش انجام دهنده:ایمونولوژی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: 1 ml | شرایط نمونه گیری: نیاز به ناشتایی یا آمادگی خاصی نمی باشد. ملاحظات نمونه گیری: ترجیحاً پس از نمونه گیری وریدی بلافاصله سرم را جدا کرده و آن را تا زمان آزمایش در C◦ 4 نگهداری کنید. | IgG فراوانترین ایمونوگلوبولین موجود در پلاسما است که تقریباً 80% از کل ایمونوگلوبولینها را تشکیل می دهد. این مولکول از 4 زنجیره ( دو زنجیره سبک و دو زنجیره سنگین) تشکیل شده است. بر اساس تفاوت در زنجیره سنگین IgG به 4 زیر گروه IgG1, IgG2, IgG3, IgG4 تقسیم شده است. IgG1 بیشترین غلظت را دارا می باشد. IgG3 بیشترین قابلیت فعال کردن کمپلمان را دارد IgG4 قادر نیست کمپلمان را فعال کند. هر چهار کلاس IgG قابلیت عبور از جفت را دارند ولی IgG2 از سایر کلاسها آهسته تر عبور می کند. نیمه عمر IgG 21 روز می باشد. به استثنای IgG3 که نیمه عمر 8- 7 روز دارد. | |
| Urea breath test (UBT) | نام اختصاری: U.B.T بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: تنفس | شرایط نمونه گیری:نیاز به ۱ الی ۴ ساعت ناشتایی می باشد. در طی این مدت سیگار کشیدن، خوردن و نوشیدن ( به غیر از جرعه کوچک آب) ممنوع می باشد.از بیماران کمتر از ۱۸ سال نمونه گیری نشود. | کاربردهای بالینی: تست تشخیصی برای عفونت هلیکوباکتر پیلوری در بیماران مشکوک به عفونت فعال هلیکوباکتر پیلوری (زخم معده یا دوازدهه) و همچنین برای پایش پاسخ به درمان. انجام تست تنفسی اوره آز (U.B.T) در موارد زیر پیشنهاد می گردد اگر شما در حال حاضر دچار زخم معده یا زخم دوازدهه می باشید.اگر شما در گذشته دچار زخم معده یا زخم دوازدهه بوده اید و تا به حال هرگز برای هلیکوباکتر پیلوری مورد آزمون قرار نگرفتید.پس از درمان عفونت هلیکوباکتر پیلوری ، تا مطمئن شوید که باکتری های بیشتر وجود ندارد | |
| Serum IgG 2 Subclass | نوع نمونه تست:Serum حجم نمونه تست:0.5 mL شرایط قبل از انجام تست:Not Recommended شرایط دمایی نگهداری نمونه:Frozen at -20 °C | شرایط حمل نمونه:at -20 °C موارد رد نمونه:Hemolyzed, Icteric, lipemic | IgG2: 5 تا 9 ماهگی ≤89 mg/dL : 9 تا 15 ماهگی: 24-98 mg/dL 15 تا 24 ماهگی 35-105 mg/dL : 2 تا 4 سالگی : 39-176 mg/dL IgG آنتی بادی است که غالباً در طی عفونتهای ثانویه بوجود می آید. اگر چه تولید IgG بر ضد یک آنتی ژن از هرچهار زیرکلاس IgG به نسبت طبیعی می باشد، ولی گاهی اوقات در موارد پاتولوژیک یکی از زیرکلاس ها زیادتر سنتز می شود. برای مثال IgG علیه فاکتور های انعقادی بیشتر از زیرکلاس IgG4 ، IgG بر ضد هسته بیشتر از زیر کلاس IgG1 و IgG3 و IgG بر ضد کربوهیدرات نظیر دکستران بیشتر از زیرکلاس IgG2 می باشد. | |
| PAI1 | مخفف:PAI-1 روش انجام:Real Time PCR موارد انجام:تست بیماری های قلبی عروقی ترومبوآمبولیسم وریدی (VTE) نوع نمونه:(whole blood (EDTA معیار رد نمونه فریز شدن نمونه، لخته شدن نمونه مقدار نمونه:10 ml | زمان انجام:5 روز یکبار جوابدهی:5 روز بعد | در ایجاد تصلب شرایین در بیماران مبتلا به هیپرتری گلیسیریدمی ، سندرم متابولیک یا دیابت نوع II نقش دارد. سایر بیماران در معرض خطر سیگاری ها و زنانی هستند که از مهار کننده های تخمک گذاری استفاده می کنند.سطح PAI-1 در خون تحت تأثیر عوامل مختلفی مانند گلوکز یا انسولین قرار دارد. | |
| Anti L.K.M 1 Ab | نمونه خون سیاهرگی بازویی وریدی بازویی | این آزمایش نیازی به ناشتایی و محدودیت رژیم غذایی ندارد. | آنتی بادی نوع یک میکروزومال کبد/کلیه، در بیماران مبتلا به هپاتیت خودایمن نوع 2 (AIH-2)، هپاتیت ویروسی C و یا D و برخی از انواع هپاتیت القاء شده به واسطه دارو دیده شده است. مقادیر کمتر از 20 Ru/ml نشان دهنده منفی بودن تست، بین 20 – 25 Ru/ml در موارد مشکوک و بیشتر از 25 Ru/ml نشان دهنده مثبت بودن تست و ابتلاء احتمالی به بیماری هپاتیت خود ایمن نوع دوم است. | |
| WBC Crossmatch Panel | نوع نمونه:سرم گيرنده بهمراه خون هپارينه دهنده حداقل حجم نمونه:2ml محدوده نرمال:بازه سنی : از 1 روز تا 150 سال- محدوده: | آمادگی لازم قبل از نمونه گیری:شرايط خاصي ندارد. زمان انجام:15 روز تاریخ انجام بر اساس تقویم ماه | اطلاعات بالینی:در نوع Panel بررسي حضور آنتي بادي هاي مختلف ضد HLA انساني در فرد گيرنده پيوند | |
| WBC Cross Match | نام روش اندازه گیری:Cytotoxicity نوع نمونه:خون تام حاوی هپارینه یا خون دفیبرینه و سرم کمترین حجم نمونه:سرم 1 میلی لیتر ، نمونه خون 10 میلی لیتر" نگهداری نمونه:12 ساعت در دمای 8 -2 c˚ حمل و نقل نمونه:در 8 -2 c˚ | اطلاعات لازم از بیمار:سن بیمار معیار رد نمونه:"حجم کم ، همولیز ، لخته ، ضد انعقاد نامناسب" | برای نشان دادن آنتی کورهایی بکار می رود که بطور طبیعی ویا در اثر ایمنی در سرم بیماران بوجود آمده وفعالانه بر علیهه گلبول های اهداء کننده خون عمل می کنند وقابل پیش بینی نیستند . | |
| Acetylcholine Receptor Ab | بخش انجام دهنده:هورمون، ایمونولوژی و سرولوژی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: ۲ میلی لیتر | شرایط نمونه گیری:نیازی به رعایت ناشتایی نمی باشد. پس از جدا سازی از سلول، نمونه سرم در دمای اتاق، به مدت ۷۲ ساعت، در دمای یخچال ۱۴ روز و در دمای فریزر تا یک ماه پایدار است. | چـرا ایـن تست انجـام میشـود؟استیل کولین رسپتور: (AChR) آنتی بادی ، اتوآنتی بادی هایی هستند که به اشتباه توسط خود بدن تولید شده، به پروتئین هایی به نام گیرنده های استیل کولین که در فیبرهای ماهیچه های اسکلتی قرار دارند متصل میشود. این آزمایش به تشخیص و اندازه گیری آنتی بادی های AChR در خون می پردازد.آنتی بادی های AChR مانع برقراری ارتباط بین عصب و عضله اسکلتی می شوند. انقباض عضلات را مهار کرده و با جلوگیری از فعال شدن گیرنده های استیل کولین ، باعث خستگی سریع عضلات می شود. آنها این کار را از طریق سه روش اصلی انجام می دهند:زمانی که آنها به رسپتور ها (گیرنده ها) متصل می شوند آنتی بادی ها ممکن است یک واکنش التهابی را که باعث ازبین رفتن آنها و اتصال عصبی عضلانی است را فعال کنند.آنتی بادی ها ممکن است برروی رسپتورها نشسته و اتصال استیل کولین را مهار کنند.آنتی بادی ها ممکن است گیرنده هارا به هم متصل کنند و باعث شود آنها از اتصال عصبی - عضلانی خارج شوند.در نهایت نتیجه این تداخل توسعه بیماری MG (میاستنی گراویس ) است . به یک اختلال خودایمنی مزمن وابسته به حضور آنتی بادی ها و تاثیر آنها برکنترل عضله. | |
| St.Pneumonia Ab (IgG) | نام اختصاری آزمایش:Pneu-G نوع نمونه:سرم حجم نمونه:١ميلي ليتر کمترین حجم نمونه:٠.٥ ميلي ليتر | روز و زمان انجام آزمایش:هر دو هفته یکبار مدت زمان نگهداری نمونه پس از انجام آزمایش:١٠ تا ١٤ روز | نفسیر بالینی:اندازه گيري آنتي بادي هاي Pneumonia IgG٢ درخون.مقادیر مرجعبازه سنی : از 1 روز تا 150 سال | |
| Anti Pneumonia IgG 2 | نام مخفف تست:Anti-Pneumonia IgG نوع نمونه:serum, plasma EDTA and hydrate حجم نمونه:1m روش انجام تست:ELA بخش:ایمونولوژی | نیار به امادگی خاصی نمی باشد | مایکوپلاسماها کوچکترین اُرگانیسم های آزاد بیماریزا در انسان می باشند. این اُرگانیسم ها فاقد دیواره سلولی می باشند. بر خلاف ویروس ها این اُرگانیسم ها هم واجد DNA و هم RNA می باشند. مهمترین عامل بیماریزای این گروه مایکوپلاسما پنومونیه می باشد که موجب عفونتهای ریوی می شود. این اُرگانیسم یکی از شایع ترین علل عفونت دستگاه تنفسی فوقانی و پنومونی در اطفال و نوجوانان می باشد. آلودگی معمولاً از طریق قطرات آلوده به اُرگانیسم وارد دستگاه تنفسی شده و منجر به عفونت ریوی می گردد. این اُرگانیسم در محیط کشت بسیار دیر رشد می کند و جداسازی آن مشکل می باشد. بنابراین روشهای سرولوژیک جهت تشخیص عفونت مورد استفاده گرار می گیرند. اخیراً از روشهای مولکولی ( تکثیر DNA) به عنوان تست تأییدی جهت تشخیص قطعی عفونت استفاده می شود. | |
| Tetanus Ab (IgG) | نوع نمونه:سرم حجم نمونه:0.6ml نام روش اندازه گیری:الايزا | معیار رد نمونه:هموليز، ايکتريک، ليپميک | اطلاعات بالینی:هموليز، ايکتريک، ليپميکاندازه گيري آنتي بادي Tetanus موجود درخون | |
| Anti-Glomerular (GBM) | حجم نمونه:0.4ml روش انجام:SMC-TECH روش نگهداری نمونه:3 روز 8-2 درجه و تا 2 ماه 20- درجه نحوه انتقال:دمای 8-2 درجه | نیاز به ناشتا نمی باشد | سندرم گود پاسچر یک بیماری خود ایمنی است که در آن آ«تی بادی های اختصاصی برای اجزای ساختمانی کلیه نظیر غشا پایه گلومرولی و اجزای ساختمانی ریوی مانند غشا پایه آلوئولی ساخته می شود. این آنتی بادی ها سپس به آنتی ژن ها بافتی متصل شده و موجب بروز پاسخ ایمنی و ایجاد مشکلاتی چون گلومرونفریت نکروزان و پنومونیت هموراژیک می شوند. به دلیل عوارض کلیوی ریوی بیوپسی کلیه و ریه در این بیماران انجام می شود. این تست جهت افتراق گلومرولونفریت ناشی از Anti GBM از گلومرولونفریت با دلایل دیگر بکار می رود. Anti GBM در موارد زیر افزایش می یابد: گلومرولونفریت، سندرم گود پاسچر (نفریت با منشا خود ایمنی) و هموسیدروز ریوی آیدیوپاتیک | |
| Cryoimmunoglobuline | نام اختصاری: IgE سایر نام ها: Total IgE، Immune Competence بخش انجام دهنده:ایمونولوژی نوع نمونه قابل اندازه گیری: سرم، مایع نخاع حجم نمونه مورد نیاز:۰٫۵ ml | شرایط نمونه گیری: نیاز به ناشتایی یا آمادگی خاصی نمی باشد. شرایط نگهداری: نمونه در ۴oC تا ۷۲ ساعت و در-۲۰oC تا ۱۴ رو پایدار است. برای مدت طولانی تر در -۷۰ oC فریز گردد. | تفسیر: افزایش سطح IgE در سرم غالباً به واسطه پاسخهای آلرژیک بوده و به منظور تشخیص بیماریهای آلرژیک اندازه گیری می شود. برای شناسایی نوع آلرژن که شخص به آن حساسیت دارد از آنتی بادیهای اختصاصی پلی کلونال و منوکلونال استفاده می شود.سطوح پایین IgE توتال همیشه باعث رد آلرژی بعنوان اتیولوژی (علت شناسی) نمی شود. در این موارد تشخیص فقط به وسیله آزمایشات بسیار حساس برای IgE اختصاصی (پلی کلونال و منوکلونال) امکان پذیر است. | |
| ASCA(IgA) | نمونه لازم:از خون وریدی استفاده می شود. | آمادگی های لازم:آمادگی خاصی لازم نیست | برای تمایز بین بیماری کرون (CD) از کولیت اولسرو UC)) در بیماریهای آماسی شایع روده (IBD).یا ASCA پروتئین های ایمنی هستند که اکثراً در بیماران مبتلا به بیماری التهابی روده (IBD) وجود دارد. IBD دسته ای از اختلالات مزمن است که به علت یک روند خود ایمنی به وجود می آید.IBD با بافت های متورم و آسیب دیده در پوشش مجرای روده، مشخص می شود. علائم و شدت این اختلال در افراد مختلف متفاوت است. همچنین ممکن است با گذشت زمان نوسان داشته باشد. بسیاری از مبتلایان دچار عود بیماری و به دنبال آن دوره های کاهش علائم شده یا حتی بهبود می یابند.لازم است بدانید که دو گروه ASCA IgG و ASCA IgA از آنتی بادی های ساکارومایسس سرویزیه تولید شده توسط بدن وجود دارد. آزمایش ASCA اغلب شامل هر دو کلاس است. ASCA IgG ممکن است شدت بیماری و نیاز به جراحی را به عنوان یک گزینه درمانی پیش بینی کند. | |
| Curve3 | 00 | 00 | 00 | |
| Rast test | نوع نمونه:سرم حجم نمونه:8/0 میلی لیتر | آمادگی های لازم:آمادگی خاصی لازم نیست | ازمایش رادیوآلرژیوسنتز (RAST) یک آزمایش خون با استفاده از آزمایش رادیو ایمونواسی برای تشخیص آنتی بادی های خاص IgE است ، برای تعیین موادی که یک فرد به آن حساسیت دارد. این متفاوت از تست آلرژی پوستی است ، که با واکنش پوست فرد به مواد مختلف ، آلرژی را تعیین می کند. | |
| Anti musk | متد:ELISA حجم نمونه خون:0.5ml Serum | موارد مشکوک به میاستنی گراو، بخصوص آنجا که نتیجه تست Anti-acetylcholine receptor antibodies منفی باشد. | آنتی بادی های ضد MuSK می توانند بدون Anti-AChR نیز در میاستنی گراو ظاهر شوند. در 30 – 40٪ از موارد Anti-AChR منفی، (به اصطلاح میاستنی سروتونگاتیو) آنتی بادی در برابر MuSK وجود دارد. علائم بالینی بیماران Anti- MuSK مثبت ممکن است که مشابه علائم بالینی بیماران Anti-AChR مثبت باشد. همچنین اشکال بالینی دیگری شناخته شده اند که با علائم عمدتاً چشمی و یا در گیری عضلات بولبار ، نوکال و تنفسی همراه هستند. | |
| Free kappa/Free lambda (serum) | 00 | 00 | 00 | |
| Urine Free lamda/creat ratio. | نوع نمونه:ادرار معیار رد نمونه همولیز، ایکتر، لیپمیک مقدار نمونه:5ml شرایط نگهداری نمونه قبل از انجام آزمایش:7روز در دمای یخچال و برای نگهداری طولانی تر در فریز شرایط ارسال نمونه:در دمای یخچال یا فریز | زمان انجام:هفته ای یکبار جوابدهی:8روز بعد نگهداری نمونه پس از انجام آزمایش:6 روز در دمای یخچال | 00 | |
| Urine Creat. Random | نام اختصاری: Cr, Urine سایر نام ها: کراتینین ادرار بخش مورد انجام : بیوشیمی نوع نمونه قابل اندازه گیری: ادرار 12 یا 24 ساعته و رندم حجم نمونه مورد نیاز: ml 5 | جمع آوری صحیح ادرار 24 ساعته رعایت گردد. شرایط نگهداری: نمونه ادرار ترجیحاً در دمای C◦ 4 نگهداری می شود. پایداری نمونه در این دما 30 روز می باشد. | هدف از انجام این آزمایش، ارزیابی سلامت کلیه ها، تشخیص بیماری کلیوی و پایش وضعیت درمان بیماری کلیه ها است. آزمایش کراتینین نشان می دهد که کلیه ها سالم هستند یا خیر. آزمایش کراتینین اطلاعات مهمی درباره کلیه فراهم می کند. کراتینین یک ماده شیمیایی زائد است که توسط متابولیسم عضلات و به میزان کمتری با خوردن گوشت تولید می شود. کلیه های سالم کراتینین و سایر مواد زائد را از خون فیلتر می کنند .مواد زائد فیلتر شده از طریق ادرار از بدن خارج میشوند.اگر کلیه ها به درستی کار نکنند، ممکن است میزان کراتینین خون افزایش یابد. آزمایش کراتینین سطح کراتینین خون را اندازه گیری می کند و تخمین می زند که کلیه ها چطور خون را فیلتر میکنند که به آن میزان فیلتراسیون گلومرولی یا eGFR) estimated glomerular filtration rate) می گویند. آزمایش کراتینین ادرار میزان کراتینین را در ادرار اندازه گیری می کند. | |
| Kappa/Lambda Ratio Urine | بخش انجام دهنده: بیوشیمی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: یک میلی لیتر | شرایط نمونه گیری: نیاز به ناشتایی و آمادگی خاصی نمی باشد. | تایج تست زنجیره سبک ایمونوگلوبولین (کاپا و لامبدا) اغلب به همراه نتایج تست الکتروفورز پروتئین ارزیابی می شود. زنجیره سبک ایمونوگلوبولین به طور طبیعی در خون در مقادیر پایین یافت می شود. نسبت کاپا به لامبدا تقریبا ۲ به ۱ می باشد. | |
| Anti B-2 Glycoprotein-IgM | نمونه خونی بدست آمده از سیاهرگ بازو | نیار به امادگی خاصی نمی باشد | آنتی بادی گلیکوپروتئین ۱ بتا-۲ یک اتوآنتی بادی می باشد که مرتبط با لخته شدن نامناسب خون است. این آزنمایش یک یا چند گروه از آنتی بادی های گلیکوپروتئین ۱ بتا-۲ (IgG، IgM یا IgA)را تشخیص داده و آنها را می سنجد. آنتی بادی گلیکوپروتئین بتا-۲ بعنوان یکی از آنتی بادی های اصلی می باشد که آنتی بادی های ضد فسفولیپید نامیده شده که به اشتباه فسفولیپیدهای خود بدن که در لایه بیرونی سلولها و پلاکتها قرار دارند، مورد هدف قرار می دهند. این آزمایش اغلب همراه با آزمایشات دیگر برای بررسی آنتی بادی های ضد فسفولیپید، آنتی بادی کاردیولیپین و لوپوس ضدلختگی انجام می شود. | |
| Anti Endomysial Antibody-IgM | نام اختصاری: EMA سایر نام ها: Endomysium Antibodies،Celiac disease test ، Anti Endomysium Ab (AEA) بخش انجام دهنده: ایمونولوژی نوع نمونه قابل اندازه گیری: سرم حجم نمونه مورد نیاز: 1 ml | موارد عدم پذیرش نمونه: نمونه به شدت همولیز، لیپمیک یا ایکتریک مورد قبول نمی باشد. | وجود IgA-EMA در سرم حساسیت و ویژگی بالایی برای درماتیت هرپتی فرم (DH) و بیماری سلیاک دارد. تیتر IgA-EMA به طور کلی با شدت آنتروپاتی حساس به گلوتن ( جوانه گندم) مرتبط است. در بیمارانی که رژیم عاری از گلوتن را به دقت رعایت می کنند، تیتر IgA-EMA ظرف 12-6 ماه پس از آغاز درمان رژیمی، شروع به کاهش می کند. از آنجایی که تست EMA از ویژگی بالایی (80%) برای بیماری سلیاک برخوردار است، بنابراین این آزمون ممکن است نیاز به نمونه برداری (بیوپسی) مکرر از روده کوچک را مرتفع نماید. | |
| Inhibin A | اولین اندازهگیری Inhibin A فقط بعد از هفته 14 حاملگی انجام میشود بنابراین سعی کنید در اولین فرصت برای انجام این ازمایش اقدام نمایید. البته بهترین زمان بین هفتههای 16 و 18 است. نمونه گیری از طریق وریدی و خون خواهد بود،و برای انجام آن نیازی به ناشتا بودن نیست. حجم نمونه مورد نیاز: 0.6 ml | نیاز به امادگی نمی باشد | اینهیبین در واقع يك گليكوپروتئين است که از دو زيرواحد A و B تشکیل می شود، این گليكوپروتئين ها نوعی پروتئین هستند که مقداری قند در آن وجود دارد به بیان بهتر نوعی پروتئین هستند مقداری قند به آنها متصل است، این مواد از تخمدانها و جفت ترشح ميشوند و در دوره های ابتدایی بارداری میزان ترشح آن زیاد می شود.در واقع با باردار شدن مادر ترشح گلکوپروتئین ها افزايش مييابد، این افزایش در سه ماهه اول بارداری بسیار مشهود است و در سه ماهه دوم روند ترشح آن كاهش می یابد و سپس در سه ماهة سوم مجدداً با افزايش سطح روبه رو خواهد شد.در جنینهای مبتلا به سندرم داون افزایش سطح Inhibin A دیده می شود.دلیل اصلی انجام این آزمایش نیز بررسی میزان سطح Inhibin A است تا در صورتیکه بیش از اندازه ی معمول باشد از تولد جنین های مبتلا به سندرم داون جلوگیری بشود. | |
| BHCG_Titer | نوع نمونه:سرم یا پلاسمای هپارینه یا پلاسمای EDTA معیار رد نمونه همولیز، ایکتر ، لیپمیک مقدار نمونه:1mL شرایط نگهداری نمونه قبل از انجام آزمایش:7روز در دمای یخچال و نگهداری طولانی تر در فریز | این آزمایش احتیاجی به ناشتا بودن ندارد، بنابراین درمورد خوردن غذا و نوشیدن آب محدودیتی ندارد. اگر دارو ضد بارداری و به طور کلی دارو هورمونی مصرف میکنید، نتیجه آزمایش شما کاذب خواهد شد | تست BHCG چیست؟آزمایش BHCG یکی از روشهای مطمئن و پرکاربرد آزمایشی است، که در زنان باردار جهت تایید و رد شروع بارداری انجام میگیرد. هدف از انجام تست BHCG، اندازهگیری سطح هورمون بتا تیتر در بانوان است. این هورمون در بدن بانوان یا جریان خونشان آزاد میشود، که جفت تشکیل شده باشد و جنین و مادر به یکدیگر متصل شده باشند. | |
| AFP | برای آزمایش AFP باید نمونه خون از شما گرفته شود. گرفتن خون یک روش سرپایی است که معمولاً در آزمایشگاه تشخیصی انجام می شود. | قبل از انجام تست AFP آماده سازی خاصی لازم نیست. نتایج معمولاً طی یک تا دو هفته در دسترس هستند. | ازمایش AFP یا آلفا فتوپروتئین یک آزمایش غربالگری است که معمولاً بین هفتههای ۱۴ تا ۲۲ بارداری به مادران باردار داده میشود. دقت این آزمایش بین هفتههای شانزدهم و هجدهم است ، بنابراین مهم است که بدانید دقیقاً چه زمانی باردار شدهاید. | |
| UE3 | نام بخش: هورمون شناسی نام کامل آزمایش: (UE3) Unconjugated estriol نام مشابه/ نام اختصاری آزمایش: uE3 نوع نمونه: سرم حجم موردنیاز: ۰.۵ موارد رد نمونه: مقدار کم نمونه همولیز، لیپمیک و ایکتریک واضح مدت زمان نگهداری: ۳ روز ۸-۲ درجه۲ ماه در ۲۰- درجه دمای انتقال نمونه: دمای ۸-۲ درجه سایر اطلاعات موردنیاز: رعایت زنجیره سرد، پرهیز از انجماد و ذوب | روش انجام آزمایش: ELISA مدت زمان جوابدهی: روزهای زوج | تفسیر بالینی آزمایش:استریول غیر کونژوگه (uE3) نوعی استروژن است که توسط جنین تولید می شود. مقداری از استریول غیر کونژوگه از جفت عبور می کند و می تواند در خون مادر اندازه گیری شود. سطح uE3 در حدود هفته 8 افزایش می یابد و تا کمی قبل از زایمان نیز روبه افزایش است. در حاملگی هایی که جنین دارای سندرم داون یا سندرم ادواردز اس ، uE3 تمایل به کاهش دارد. | |
| Antibody Screening Test | متد:Agglutination حجم نمونه خون:8ml EDTA-Blood | نیاز به امادگی خاصی نمی باشد | ضرورت و زمان انجام Antibody Screening در بارداری:بر طبق دفترچه راهنمای منتشر شده از سوی کالج زنان و زایمان آمریکا و همچنین کمیته استاندارد هماتولوژی انگلیس، برای پیش بینی HDN در هفته 10- 16 RBC Antibody Screening به عنوان بخشی از بررسی های هر بارداری است و تمام افراد باید برای این تست ها در هفته ۲۸ مجددا تحت بررسی قرار گیرند.در طی بارداری در سه ماهه سوم سلول های خونی از جمله RPC جنین وارد جریان خون مادر می شود اگر ناسازگاری بین آنتی ژن های گروه خونی مادر و جنین وجود داشته باشد آنتی بادی تولید شده از کلاس IGMدر خون مادر، می تواند از جفت عبور نموده و در بدن جنین سبب لیز سلول های RBC آن شده و بیماری HDN (Hemolytic disease of the newborn) را ایجاد نماید. | |
| Clostridium difficile toxin A&B | نام اختصاری: C. Diff Toxin سایر نام ها: سنجش سم کلستریدیوم دیفی سیل، بررسی کولیت آنتی بیوتیکی، بررسی کولیت سودومامبرانوی توکسیک بخش انجام دنوع نمونه قابل اندازه گیری: مدفوع تازه، فریز شده.حجم نمونه مورد نیاز: جامد: به مقدار کم (به قطر 3 میلی متر)مایع: یک قطره (50 میکرولیتر ) | نیاز به امادگی خاصی نمی باشد | باکتری کلستردیوم دیفی سیل یک بخش از فلور نرمال مجاری گوارشی می باشد. این باکتری، اسپوردار غیرهوازی است و با تجویز آنتی بیوتیک های وسیع الطیف بر جمعیت سایر فلور نرمال غالب می شود. C.difficile یکی از رایج ترین پاتوژن های بیمارستانی، خانه های بهداشت و سایر مؤسسات پزشکی می باشد. اسپورهای کلستردیوم دیفی سیل به انتشار ارگانیسم در بیمارستانها کمک می کند و موجب مقاومت آن به تمام ترکیبات پاک کننده و دترجنت ها ( به استثناء مواد سفید کننده) می گردد. |